Nasze historie

Nasze historie – Zenia i Bernard
Ona – przy każdej okazji chętnie wraca wspomnieniami do młodości, a nawet dzieciństwa. Może dlatego, że szybko została sierotą. Na zdjęciach widać smukłą, uśmiechniętą dziewczynę o długich, falowanych...
Read More

Nasze historie – Waldek
Trudna przeszłość. Waldek miał poważny kłopot z alkoholem, podobnie jak jego rodzice, rodzeństwo i żona. Byli bezdzietną, ale zgodną parą pogrążoną w nałogu. Skutecznie zniechęcili do siebie wszystkic...
Read More

Nasze historie – Jadwiga
Kiedyś miała szczęśliwe małżeństwo i dwie córki. Zawsze była przedsiębiorcza, zdyscyplinowana i zdecydowana. Przeżyła nowotwór i wycieńczające leczenie onkologiczne. Na duchu podtrzymywał ją mąż, a po...
Read More
Baza szkoleń Akademii Opieki Domowej
O Fundacji
KRS 0000550156 NIP: 9512390397
BANK PEKAO SA 56 1240 2539 1111 0010 6249 1111

AKADEMIA OPIEKI DOMOWEJ


SZKOLENIA FUNDACJI
Oferujemy pełny program szkoleniowy z zakresu świadczenia usług opiekuńczych i medycznych, jak i z ratowania życia.



POMOC RODZINOM OSÓB NIESAMODZIELNYCH

MISJA: AKCEPTACJA SPOŁECZNA
Naszą misją jest „Komfort i bezpieczeństwo, zawsze we własnym domu”, czyli tam gdzie Wszyscy ludzie chcą przebywać i czują się najlepiej, mimo swojej niesamodzielności.

STANDARDY W OPIECE
Propagujemy standardy opiekuńcze, dzięki którym osoby niesamodzielne mogą pozostać szczęśliwe i czuć się „normalnymi” i maksymalnie niezależnymi ludźmi.
Galeria
Podopieczni Fundacji Polskiego Centrum Opieki Domowej są zawsze w centrum uwagi.
Staramy się spełniać ich potrzeby, marzenia i realizować pasje.
Udar mózgu – jak ratować człowieka!
Jeśli rozpoznasz pierwsze objawy udaru mózgu, możesz uratować komuś życie. Naprawdę liczy się każda chwila!!
Artykuły

Karta Praw Opiekuna
Opiekun osoby przewlekle chorej nie jest sam. W zależności od statusu formalnego ma prawo do różnych form wsparcia merytorycznego, psychologicznego i finansowego.
Kogo możemy nazywać opiekunem? Opiekę nad pacjentem mogą sprawować:
1. rodzice dziecka wykonujący władzę rodzicielską
2. opiekun prawny ustanowiony przez sąd opiekuńczy
3. opiekun faktyczny.
Zapoznaj się z Karta-Praw-Opiekuna opracowaną przez eksperta Instytutu Praw Pacjenta i Edukacji Zdrowotnej – prof. nadzw. dr hab. Dorotę Karkowską i dowiedz się jakie prawa przysługują opiekunom.

Bezpłatne szkolenie z zakresu profilaktyki urazów wśród osób powyżej 60-go roku życia
W imieniu organizatora, Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny, zapraszamy do udziału w bezpłatnym szkoleniu pt. „Profilaktyka urazów wśród osób powyżej 60-go roku życia”, zakończonym uzyskaniem certyfikatu Narodowego Instytutu Zdrowia Publicznego.
Szkolenie odbędzie się 30.10.2019, w godzinach 10:00-15:00 w Centrum Alzheimera, Al. Wilanowska 257.
Szkolenie skierowane jest do wszystkich osób zajmujących się osobami starszymi – do zawodowych lub rodzinnych opiekunów, pielęgniarek oraz pracowników ośrodków pomocy społecznej. Wykładowcą jest lekarz, specjalista w dziedzinie geriatrii i chorób wewnętrznych.
Wszyscy uczestnicy szkolenia otrzymają materiały edukacyjne oraz darmowy poczęstunek.Szkolenie zakończone będzie uzyskaniem certyfikatu.
Liczba miejsc jest ograniczona!
Więcej informacji oraz formularz rejestracyjny znajdą Państwo na stronie https://aktywnysenior.exposupport.pl


Bezpieczna jesień życia
Przez setki lat ludzie z trudem dożywali pięćdziesiątki. Dziś to się radykalnie zmieniło. Spotkanie dziewięćdziesięciolatka nie jest już niczym wyjątkowym. Dzięki postępom medycyny i farmakologii średnia długość życia ulega wydłużeniu. Szacuje się, że w ciągu dekady przybędzie w Polsce prawie 2 mln osób w wieku emerytalnym. W starzejącym się społeczeństwie stopniowo będzie zatem wzrastać liczba ludzi niesamodzielnych i samotnych. Pomimo, że osoby w podeszłym wieku są nieodłącznym elementem społeczeństwa, często są traktowane tak, jakby już do niego nie należały, a ich potrzeby życiowe spychane są na margines.
Badania społeczne
Wypowiadając się na temat własnej starości, osoby badane zawsze podkreślają znaczenie niezależności i samodzielności w swoim życiu. Jedynie co piąty ankietowany chciałby mieszkać na starość z rodziną. Ponad połowa pragnie pozostać samodzielna i tylko doraźnie korzystać z pomocy bliskich. Uznaniem społecznym cieszą się te rozwiązania, które stwarzają osobom w podeszłym wieku możliwość pozostania w swoim naturalnym środowisku i strefie komfortu.
Potrzeby seniorów
Zapytani o obszary, w których potrzebują pomocy, seniorzy wymieniają: prowadzenie gospodarstwa domowego, sprawy urzędowe i administracyjne, pomoc w wizytach u lekarza i opieka medyczna. Ponad połowa z nich mówi o potrzebach finansowych. Ważnym aspektem jest również dotrzymywanie towarzystwa.
Biorąc pod uwagę powyższe wyniki badań społecznych, bardzo dobrym rozwiązaniem wydaje się być pomoc profesjonalnych opiekunów zewnętrznych.
Polskie Centrum Opieki Domowej powstało właśnie po to, by pomagać seniorom i ich rodzinom. Nasi doświadczeni i profesjonalni opiekunowie każdego dnia sprawiają, że codzienność staje się łatwiejsza. Są jak przyjaciel – zawsze gotowy do pomocy i dyskretny. Jesteśmy po to, aby pomóc.

Głuchota – problem seniora i opiekunów
Głuchota starcza spowodowana jest starzeniem się komórek nerwowych, które z upływem lat ulegają uszkodzeniom w obrębie ucha wewnętrznego. To naturalne, że słuch pogarsza się stopniowo wraz z wiekiem. Krytycznym punktem zwrotnym w procesie osłabienia słuchu jest jednak moment, kiedy senior nie jest już w stanie uczestniczyć aktywnie w rozmowie i śledzić jej przebiegu. Większość ludzi nie umie poradzić sobie ze słabnącym słuchem lub wzrokiem, ponieważ odbija się to w znacznym stopniu na jakości ich życia. Poszczególne dźwięki i obrazy zaczynają przypominać ulotne bańki mydlane, których nie sposób pochwycić i zatrzymać.
Czym jest osłabienie ostrości słuchu i jak przebiega?
W czasie szybkiej, ożywionej rozmowy, w której bierze udział kilka osób i gdzie słychać różne inne dźwięki w tle, senior traci ostrość dźwięków. Bardzo ciężko jest mu wyłapywać pojedyncze słowa, przez co gubi cały wątek i sens wypowiedzi. Osoby ze słabnącym słuchem zaczynają coraz głośniej słuchać radia i telewizji. Choroba może zaczynać się już po 50. roku życia i objawiać się problemami ze słyszeniem wysokich dźwięków. Senior nie słyszy tak dobrze i wyraźnie, ale jest w stanie rozpoznawać słowa podczas normalnej rozmowy. Osoba starsza, u której zostanie zdiagnozowane osłabienie ostrości słuchu, podawana jest leczeniu, które opóźnia dalszy rozwój choroby.
Co z opiekunami?
Głuchota to problem, który dotyczy zarówno seniora, jak i opiekuna. Wraz z zanikiem słuchu obniża się samoocena i poczucie przydatności społecznej, co może skutkować stanami depresyjnymi. Senior bardzo często ma problemy z porozumiewaniem się i z reguły nie chce lub boi się dopytywać, prosić o powtórzenie. Może to być powodem wielu nieporozumień i napięć. Głuchota starcza sprawia, że zarówno senior, jak i opiekunka denerwują się zupełnie niepotrzebnie.
Aparat słuchowy – skuteczna pomoc w głuchocie
Rozwój głuchoty starczej jest procesem, którego nie da się zatrzymać i postępuje wraz ze starzeniem organizmu. Doskonałym sposobem na zapewnienie dobrego samopoczucia seniora w tym okresie życia jest aparat słuchowy, który zadba o jego komfort i pomoże skutecznie komunikować się z otoczeniem. Wybór urządzeń jest bardzo szeroki – te nowoczesne są niewielkich rozmiarów i pozwalają na samodzielna obsługę manualną. Warto pamiętać, że nawet jeśli senior będzie samodzielnie obsługiwał urządzenie, opiekunowie powinni systematycznie sprawdzać stan baterii i pomagać w czyszczeniu sprzętu.


JAK DBAĆ O WZROK SENIORA?
Wzrok każdego z nas pogarsza się wraz z wiekiem i często pojawiają się poważne choroby oczu. Statystyki pokazują, że aż 90 % seniorów po sześćdziesiątym roku życia dotkniętych jest zaćmą, jaskrą lub zwyrodnieniem plamki żółtej. Przy odpowiedniej profilaktyce można jednak opóźnić te procesy, a czasem całkiem zatrzymać. Co robić, aby jesień życia miała ostre barwy i wyraźne kształty?
Krople i ćwiczenia na suche oko
Suchość oka to jedna z najczęstszych dolegliwości występujących u osób starszych. Mniejsze wydzielanie filmu łzowego powoduje pieczenie i swędzenie oczu, uczucie piasku pod powiekami, a nawet zaburzenia ostrości widzenia. By uwolnić podopiecznego od dyskomfortu, warto zakrapiać jego oczy odpowiednimi kroplami. Skuteczna jest też prosta gimnastyka oka, polegająca na częstym mruganiu oraz naprzemiennym patrzeniu w dal i na przedmiot znajdujący się tuż obok. W trakcie tych ćwiczeń oko wydziela potrzebną wydzielinę.
Zmiana nawyków żywieniowych
Dieta ma ogromny wpływ na kondycję wzroku. Jak dowodzą badania, w jadłospisie osób starszych powinny znaleźć się dwa cenne przeciwutleniacze – luteina i zeaksantyna. Bogatym ich źródłem są zwłaszcza warzywa – szpinak, papryka, brokuły, sałata. Nasz organizm gromadzi je w siatkówce oka, chroniąc jednocześnie przed wystąpieniem zwyrodnienia plamki żółtej. Lekarze okuliści zalecają dietę bogatą w witaminy A, E i C, a także kwasy omega-3, których najlepszym źródłem są ryby. Składniki te pomagają nie tylko w utrzymaniu dobrej kondycji oczu, ale zapobiegają powstawaniu zaćmy.
Warunki zewnętrzne
Najważniejsze jest przede wszystkim nawilżanie powietrza i utrzymywanie odpowiedniej temperatura pomieszczenia. Dla komfortu psychicznego warto również zadbać o odpowiedni rodzaj światła i właściwą dawkę snu. Sen jest ważny dla regeneracji całego naszego organizmu, w tym także dla regeneracji oczu. Zbyt mało snu sprzyja zmęczeniu oczu, które powoduje podrażnienia i wysychanie. Natomiast podczas spacerów warto zadbać o kapelusz lub dobre okulary przeciwsłoneczne. Zbyt długa ekspozycja oczu na promieniowanie UVA oraz UVB może być bardzo groźna w skutkach, przyczynia się bowiem do uszkodzenia plamki żółtej, a nawet do powstawania nowotworów gałek ocznych i powiek. Promienie słoneczne wysuszają powierzchnię oka, przez co podczas słonecznych dni może towarzyszyć Ci uczucie suchości, piasku pod powiekami lub pieczenia.
Wizyty u okulisty
Nie zapominajmy też o regularnych wizytach u lekarza okulisty. Seniorzy powinni badać swój wzrok co najmniej raz w roku. Częściej, jeśli chorują na cukrzycę lub nadciśnienie tętnicze. Systematyczne kontrole umożliwiają szybkie rozpoznanie choroby wzroku i skuteczne jej leczenie.


Seniorze! Pamiętaj o codziennych ćwiczeniach
Sprawny i silny organizm to podstawa zdrowia – niezależnie od wieku. Dzięki codziennej dawce gimnastyki, seniorzy mogą poprawić kondycję ruchową, zwiększyć swoją sprawności w wykonywaniu codziennych zajęć, a co za tym idzie uchronić swoje ciało przed urazami i niekontrolowanymi upadkami. Ćwiczenia dostosowane do potrzeb osób starszych nie obciążają stawów ani kolan. Pół godziny aktywności dziennie pozwala uchronić się przed wieloma chorobami i poprawić samopoczucie.
Siła mięśni
Siła mięśni jest niezwykle ważna nie tylko do normalnego funkcjonowania, ale także w profilaktyce upadków i złamań. Wiadomo, że z wiekiem siła mięśni – zwłaszcza niećwiczonych – spada, a nieprawidłowa dieta uboga w produkty zawierające wapń, może przyczynić się do licznych kontuzji i złamań. Podstawowe ćwiczenia rozciągające i rozgrzewające poszczególne partie ciała mogą uchronić przed poważnymi problemami z wiekiem i niepełnosprawnością.
Ćwiczenia wytrzymałościowe
Należą do nich wszelkie sporty i aktywności, również takie jak: spacery, jogging, pływanie, jazda na rowerze. Nawet grabienie liści i drobne prace ogrodowe zwiększają częstotliwość akcji serca i oddychania. Zbuduj swoją wytrzymałość stopniowo, począwszy od zaledwie 5 minut treningu, aż do 15-120 i kolejnego wydłużania dystansu.
Zasady bezpieczeństwa
- Nie wstrzymuj oddechu podczas ćwiczeń siłowych. Może to wpływać na ciśnienie krwi
- Unikaj szarpania i gwałtownych ruchów
- Unikaj blokowania stawów rąk i nóg podczas napięcia mięśni
- Nie forsuj organizmu zbyt mocno, stosuj się do zasady – lepiej mniej, a częściej!
Prosty sposób na codzienną rozgrzewkę dla każdego seniora:
Usiądź na krześle z wyprostowanym kręgosłupem.
Trzymaj stopy płasko na podłodze.
Trzymaj ręce prosto w dół po bokach z dłońmi skierowanymi do wewnątrz.
Podnieś obie ręce do boku, na wysokości ramion.
Trzymaj ramiona w tej pozycji przez kilka sekund. Opuść ramiona i odpocznij. Powtórz 8 do 15 razy.

Senior podczas upałów
Media ostrzegają przed kolejną falą afrykańskich upałów. Wraz ze wzrostem temperatury znacząco rośnie ryzyko przegrzania oraz odwodnienia organizmu. Pomimo alertów pogodowych, każdego lata dochodzi do zgonów z powodu gorąca. Dla osób powyżej 60 roku życia letni skwar to sygnał alarmowy, aby zmienić codzienne nawyki.
Ludzki organizm radzi sobie z wysoką temperaturą poprzez potliwość oraz oddychanie (z każdym oddechem tracimy sporą część ciepła). Jednak z biegiem lat ten mechanizm obronny staje się coraz mniej sprawny, głównie za sprawą mniejszej wydolności układu oddechowego, słabszego serca oraz zaniku gruczołów potowych. Gdy termometry wskazują powyżej 35 stopni Celsjusza, organizm seniora wymaga wsparcia.
Na świeżym powietrzu
Przede wszystkim należy unikać bezpośredniego nasłonecznienia, ponieważ łatwo o udar słoneczny, który objawia się zmęczeniem, silnym bólem i zawrotami głowy, nudnościami, gorączką, szumem w uszach, drgawkami, wzrostem temperatury ciała zagrażającej życiu, większą częstotliwością bicia serca i oddechu. Upał wpływa również na układ nerwowy. Wysokie temperatury mogą powodować ospałość, zdenerwowanie, a także wpływają na poziom koncentracji. Dlatego w trakcie upałów ludzie starsi powinni unikać wychodzenia z domu w godzinach wysokiego nasłonecznienia, czyli w przedziale od godziny 11:00 do 18:00. W czasie spaceru po mieście trzeba wybierać miejsca zacienione, zawsze z nakryciem głowy. W upalne dni najlepiej jest założyć lekką i przewiewną odzież z tkanin naturalnych w jasnych kolorach. Wspomoże to właściwą termoregulację organizmu. Oprócz tego trzeba nawadniać organizm i pić dużo wody. W upalne dni należy wypić 3-3,5 litra wody. Warto natomiast unikać kawy oraz napojów zawierających duże ilości cukru, ponieważ zwiększają ryzyko odwodnieniu organizmu.
We własnym domu
Upał w pomieszczeniu również może stanowić zagrożenie dla osób w podeszłym wieku, dlatego warto monitorować ich stan i nie pozostawiać bez opieki. W ciągu dnia dobrze jest zamknąć w domu okna i zaciągnąć żaluzje lub zasłony, aby ograniczyć napływ gorącego powietrza do mieszkania – szczególnie po stronie nasłonecznionej. Okna można otwierać nocą, kiedy temperatura jest niższa – oczywiście jeżeli jest to bezpieczne. W przypadku seniorów ważne są również kwestie farmakologiczne. Podczas upałów, gdy organizm się odwadnia, stężenie leków w organizmie może się zwiększyć nawet do zagrażającego życiu. W związku z tym osoby starsze powinny bardzo uważnie monitorować swoje samopoczucie, a przede wszystkim stosować się do zaleceń związanych z postępowaniem podczas upałów.


SENIORZE UWAŻAJ KOGO WPUSZCZASZ DO DOMU
Dwie młode kobiety podają się za pracownice ośrodka pomocy społecznej, wchodzą do mieszkania spragnionego kontaktu 84-latka i kradną ponad 5 tysięcy złotych. To nie scenariusz filmu sensacyjnego, ale autentyczny przypadek, który zdarzył się wiosną. Policja niezmiennie apeluje, aby zachować ostrożność, kiedy ktoś nieznajomy puka do naszych drzwi. Zanim wpuścimy taką osobę do mieszkania, telefonicznie możemy się upewnić czy pracuje ona w danej instytucji. Przekazujcie usłyszane historie dalej, ostrzegajcie swoich znajomych, bliskich i samotnych sąsiadów. Oszuści lub złodzieje mogą zapukać również do naszych drzwi, a wtedy warto wiedzieć jak się zachować.
Oszuści i złodzieje wciąż szukają nowych sposobów na to, aby się wzbogacić. Często wykorzystują życzliwość i otwartość starszych osób. Pukają do drzwi seniorów, wykazują zainteresowanie ich sprawami. Podają się za pracowników różnych instytucji, m.in. ZUS-u, ośrodka pomocy społecznej – takich, z których świadczeń starsze osoby korzystają. Złodzieje w ten sposób zdobywają zaufanie i przychylność seniorów. Zdarza się, że podszywają się za pracownika wodociągów, sprzedawców prądu czy usług teleinformatycznych. Szukają różnych sposobów by starsze osoby wpuściły ich domu. Wówczas stosują różne taktyki manipulacji, odwracają uwagę i kradną pieniądze czy też biżuterię.
Przed otwarciem drzwi :
- upewnijmy się, że osoba która tam stoi jest nam znana, a jeśli nie, to zapytajmy o cel wizyty. Poproś o okazanie dowodu tożsamości, legitymacji służbowej czy identyfikatora. Uczciwej osoby nie zrazi takie postępowanie powodowane ostrożnością.
- w razie wątpliwości należy umówić się na inny termin, sprawdzając uprzednio w administracji osiedla lub innej odpowiedniej instytucji wiarygodność osoby pukającej do drzwi (jeśli osoba podaje się za przedstawiciela administracji lub innej odpowiedniej instytucji).
- w sytuacji, gdy osoba staje się natarczywa, natychmiast należy zadzwonić na policję lub zaalarmować otoczenie.


Dobre relacje podstawą szczęścia
Życie jest wstęgą przeplatającą przeszłość, teraźniejszość i przyszłość, a człowiek doświadcza w swoim życiu miłości przekazywanej z pokolenia na pokolenie. Zwykle pod koniec życia, seniorzy robią szczególny bilans – zastanawiają się kogo obdarzyli miłością i od kogo sami ją naprawdę otrzymali. Obdarowywanie uczuciami i ich przyjmowanie stają się najważniejsze. Kiedy człowiek ma poczucie, że kocha i jest kochany, osiąga szczęście niezależnie od pojawiających się problemów i słabnącego zdrowia.
Bolesne odloty
Niezależnie od tego jak bliskie są więzy rodzinne, dzieci są jak goście. Przez kilkanaście lat mieszkają z rodzicami, a następnie wyfruwają z gniazda. Nie można mieć do nich pretensji o to, że chcą żyć własnym życiem. Wręcz przeciwnie, czasem warto im pomóc opuścić bezpieczny azyl. Zdarza się jednak tak, że kiedy dzieci opuszczają dom, znika z niego śmiech, radość i poczucie szczęścia. Psychologia określa ten stan syndromem pustego gniazda. Dzieje się tak w przypadku, gdy rodzice koncentrują swoją uwagę i uczucia jedynie na dziecku, zapominając o współmałżonku i pielęgnowaniu łączącej ich relacji, przyjaźni i pasjach. Stan psychiczny obojga lub jednego z rodziców (najczęściej matki) gwałtownie się pogarsza i zabija radość życia. Rodzice obawiają się, że przestaną być dla dzieci ważni. A przecież dzieci, a później wnuki to nowe pokolenia, które mają inne spojrzenie na świat, inne zainteresowania, potrzeby i marzenia niż ich przodkowie. Ta odrębność często bywa powodem nieporozumień i konfliktów. Każdy człowiek żyje w swoim świecie, dlatego czasem tak trudno otworzyć się na drugą osobę, nawet najbliższą. Warto się jednak o to postarać, gdyż dobre relacje z dziećmi i wnukami są jednym z warunków szczęścia i podstawą, na której można zbudować spełnione życie i satysfakcjonującą starość.
Sprawdzone sposoby na dobre relacje z dziećmi i wnukami
- Szanuj decyzje bliskich, nawet w przypadku odmiennego zdania. Nie należy wtrącać się w życie dzieci i wnuków, ponieważ mają oni prawo do własnych wyborów, a nawet do popełniania błędów. Nikt nie lubi wywierania presji, kontroli i żądania wyjaśnień. Nie róbmy zatem naszym dzieciom i wnukom tego, czego sami byśmy również nie zaakceptowali. Zdecydowanie skuteczniejszym działaniem jest dawanie dobrego przykładu i dyskretne wskazywanie właściwego kierunku, bez wywierania nacisku.
- Każdy senior pragnie regularnych, ciepłych kontaktów z bliskimi – to naturalne. Młodzi też tego pragną, tyle, że ich czas płynie szybciej, co sprawia, że trudno sprostać tym oczekiwaniom. Dobrze, aby seniorzy wiedzieli, że niespełnione oczekiwania zawsze wiążą się z frustracją. Warto zatem otwarcie mówić o swoich pragnieniach i potrzebach, nie mając jednak żadnych konkretnych oczekiwań co do ilości telefonów, wizyt, podziękowań i wyrazów szacunku.
- Proś o pomoc otwarcie, nie oczekuj, że bliscy domyślą się czego potrzebujesz. Jeżeli spokojnie wyrazisz swoje konkretne potrzeby, dzieci i wnuki mają szanse je zaspokoić.
- Okaż bliskim wdzięczność za to, że są, kochają i wspomagają – niech wiedzą, że są radością i nadzieją, a nie koniecznością czy rozczarowaniem.
- Nie zapominaj o ważnych datach. Zapisane w kalendarzu przypomną, aby złożyć życzenia we właściwym czasie.
- Utrzymuj regularny kontakt – dzwoń, pisz SMSy, maile. Rozmowy telefoniczne nie zastąpią bezpośredniej relacji, ale pozwalają utrzymywać regularne kontakty nawet, jeśli bliscy są zapracowani. Odwiedzaj dzieci i wnuki, ale z umiarkowaną częstotliwością i po zapowiedzeniu.
- Dawaj wsparcie! Obojętnie w jakim wieku są dzieci lub wnuki, zawsze potrzebują psychicznej podpory. Poczucie towarzyszącej im miłości, mądrości i zrozumienia rodziców pomaga im osiągać sukcesy i niesie ich przez życie.
Jak skutecznie wyrażać emocje?
Mów o swoich radościach, drobnych zwycięstwach i przyjemnościach dnia codziennego. Nie zatrzymuj w sobie trudnych emocji – smutku, rozczarowania, gniewu i lęku. Bolesne uczucia najlepiej wyrażać stosując zasadę „słodkiego cukierka i gorzkiej pigułki”, czyli przeplatać negatywne informacje zwrotne z pozytywnymi. Istotne jest to, aby wskazywać na czyny, czyli ewentualne raniące zachowania, a nie np. na cechy charakteru, bo w przeciwieństwie do charakteru, zachowanie zawsze można zmienić.
Nie wstydź się okazywać miłości do najbliższych czynami – przytuleniem, pogłaskaniem, pocałunkiem. Jeśli pozwala na to sytuacja życiowa i zdrowotna, zrób od czasu do czasu jakiś drobny gest np. przypilnuj wnuki, upiecz ciasto, zaproś na domowy obiad lub przynieś drobny prezent.


Senior bezpieczny na drodze
Wiosna sprzyja spędzaniu czasu na świeżym powietrzu w różnej formie: spacery, wycieczki piesze, rowerowe i samochodowe. Na drogach robi się coraz tłoczniej i bardziej dynamicznie. Jednocześnie pogoda potrafi płatać figle i nagle zmieniać się z pogodnego na burzowy dzień. Dlatego warto zadbać o bezpieczeństwo i zachować wzmożoną ostrożność. W przypadku osób starszych jest to szczególnie ważny aspekt, gdyż ich koncentracja i sprawność może być osłabiona nie tylko przez wiek i dotykające ich schorzenia, ale również z powodu zażywanych leków i warunków pogodowych, czego nie zawsze jesteśmy świadomi. Warto zatem zaopatrzyć seniora w odblaski noszone w sposób widoczny dla innych uczestników ruchu i uczulić go, że nawet jeżeli On widzi nadjeżdżający samochód, to nie oznacza, że kierowca też Go widzi.
Seniorzy pamiętajcie o tym, aby:
> korzystać z wyznaczonych przejść dla pieszych,
> korzystać z chodnika lub drogi dla pieszych, a w przypadku braku chodnika należy korzystać z pobocza.
Jeżeli brak pobocza zmusza do korzystania z jezdni zawsze korzystamy z lewej strony drogi, trzymając się jak najbliżej jej krawędzi i ustępując miejsca nadjeżdżającemu pojazdowi,
Przed przejściem przez jednię należy się zatrzymać i popatrzeć w lewo, w prawo i w lewo, jak nic nie jedzie dopiero przechodzić. Jeśli samochód nie zwalnia czekajcie, nawet wtedy, gdy macie pierwszeństwo lub zielone światło!
Seniorzy pamiętajcie, że nie wolno:
> wchodzić nagle na jezdnię przed jadący pojazd, w tym również na przejściu dla pieszych,
> wyłaniać się nagle spoza pojazdu lub innej przeszkody ograniczającej widoczność drogi,
> zwalniać kroku lub zatrzymywać się bez potrzeby przechodząc przez jezdnię.
Aktywni seniorzy „za kierownicą” szczególnie pamiętajcie o:
> ustąpieniu pierwszeństwa pieszym na przejściu dla pieszych, rowerzystom na oznakowanym dla nich przejeździe i autobusom włączającym się do ruchu z przystanku,
> zachowaniu bezpiecznej odległości od innych pojazdów i uczestników ruchu,
> zachowaniu odległości umożliwiającej bezpieczną reakcję w odpowiednim czasie,
> szczególnej ostrożności podczas wyprzedzania,> dostosowaniu prędkości do warunków na drodze,
> bezpiecznym włączaniu się do ruchu i wyraźnym i wcześniejszym sygnalizowaniu zamiaru zmiany kierunku jazdy,
> stosowaniu zasady ograniczonego zaufania,
> regularnym sprawdzaniu własnej kondycji i stanu technicznego pojazdu, którym się poruszacie

Rozdawnictwo leków – Primum non nocere (Pierwsze – nie zaszkodzić)
Rozdawnictwo leków jest świadczeniem zdrowotnym, polegającym na przygotowaniu i podaniu leków pacjentowi, podopiecznemu, członkowi rodziny, zgodnie z ordynacją lekarską. Realizując świadczenie zdrowotne stajemy się odpowiedzialni za podopiecznych, z konsekwencjami moralnymi i prawnymi.
W szpitalach, Domach Pomocy Społecznej, hospicjach, a także innych instytucjach, w których przebywa populacja ludzi chorych, wymagających farmakoterapii, realizacją tego świadczenia zajmują się pielęgniarki. Mają one pod opieką kilkanaście, kilkadziesiąt, a czasami i więcej (areszty śledcze/ zakłady karne) pacjentów. W przypadku opieki domowej, odpowiedzialnością objęty jest jeden lub najwyżej dwoje pacjentów w przypadku, kiedy opiekujemy się małżeństwem. Jeśli mamy pod opieką dwoje pacjentów, wymagających farmakoterapii proponuję rozdzielić leki dla każdego z nich. Może się zdarzyć, że są ustawieni na lekach takich samych, a przynajmniej tak nam się wydaje. Opakowania do leków są tak podobne, ich wielkość i kolor, nazwy tak bliskoznaczne, brzmiące prawie tak samo, co sprawia, że przygotowanie leków wymaga skupienia, ciszy, i znajomości podstawowych zasad, podanych w poprzednich artykułach.
W przypadku dwojga podopiecznych bezpieczniejszym będzie przygotowanie dawek leków dla każdego z osobna. Możemy przygotować dawki na okres tygodnia lub dwóch, poświęcając temu więcej czasu. Odłóżmy na bok wszystkie inne czynności, wyłączmy radio czy telewizor, jeżeli potrzebujemy okularów do czytania – załóżmy je. Upewnijmy się, że nasz podopieczny jest w tym czasie bezpieczny i nie będzie wymagał naszej uwagi.
Najważniejszym wyzwaniem jest pogrupowanie zaordynowanych leków wg substancji czynnej i dawki. Czasami każdy kolejny zakup danego leku łączy się z inną nazwą producenta, tzw. generykiem. Jedynym kluczem jest znalezienie na opakowaniu nazwy substancji czynnej. Znajduje się ona najczęściej pod nazwą producenta, napisana małymi literami. Dla przykładu wybrałam produkty lecznicze, które posiadają wiele generyków:
Amlodypine: AGEN 5 mg; ALDAN 5 mg; AMLOPIN 5 mg; AMLOZEK 5 mg
Ramipril: POLPRIL 2,5 mg; TRITACE 2,5 mg; RAMICOR 2,5 mg
W pierwszym przypadku substancją czynną jest Amlodypine, w drugim Ramipril. Grupując leki wg substancji czynnej i dawki będziemy mieć gwarancję, że pacjent otrzyma prawidłowy lek. Chcąc jeszcze bardziej sobie pomóc, wypiszmy na kartce nazwy wszystkich leków, przepisanych przez lekarza. Napiszmy je nazwą substancji czynnej i dawką. Szykując dawki dla podopiecznego nie starajmy się robić tego z pamięci. Potwierdzajmy za każdym razem zgodność nazwy i dawki. Zastosujmy samokontrolę w trzech krokach. Kiedy wyjmujemy z opakowania, kiedy wkładamy do kieliszka, kiedy odkładamy opakowanie do apteczki. Oczywiście nie muszą to być kieliszki do tego przeznaczone. Mogą być torebeczki apteczne białe lub specjalne pojemniki, przeznaczone do przechowywania naszykowanych już dawek wg dni tygodnia. Kolejną ważną rzeczą jest podanie pacjentowi/podopiecznemu leków w odpowiednim czasie. Wyróżniamy dawki ranne, południowe i wieczorne. I w tym przypadku, ma to ogromne znaczenie. Lekarz prowadzący dobiera dla każdego z pacjentów osobno odpowiednie leki, dobiera schemat farmakoterapii zgodnie ze sztuką lekarską. Obejmuje ona również czas podania, zapobiega reakcjom między lekami, eliminuje w miarę możliwości działania uboczne. Dawki leków są zależne od wieku pacjenta, jego wagi ciała, chorób współistniejących, a także zdolności wchłaniania i wydalania zleconych leków. Rozmawiając z pacjentami, ich opiekunami, członkami rodziny – podziwiałam ich pomysły na bezpieczny sposób przechowywania przygotowanych już dawek leków. Bardzo pomocnym jest wykorzystanie szufladowego pojemnika na sztućce. W sposób bardzo łatwy można wykorzystać podłużne części pojemnika na dawki ranne, południowe i wieczorne. Poza tym, przednie miejsce można wykorzystać na witaminy czy suplementy diety. Każda metoda czy pomysł jest dobry, jeżeli ułatwi nam pracę czyniąc ją jednocześnie bardziej profesjonalną. Pamiętajmy jeszcze o jednym. Podajmy pacjentowi do popicia wodę. Nawet nie zdajemy sobie sprawy, że tak jak następuje interakcja między lekami, może ona nastąpić między lekami i płynami, i doprowadzić do zmiany działania leku. Nie obawiajmy się rozdawnictwa leków, ale pamiętajmy, że to również w naszych rękach leży życie i zdrowie pacjenta.
mgr farm Anna Jankowska, Dla Fundacji Polskiego Centrum Opieki Domowej – Jesteśmy dla Ciebie
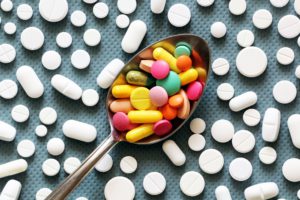

Kiedy senior zbytnio się smuci …
Utrata sił witalnych, samotność, zmniejszające się grono osób bliskich i poczucie straty, to najtrudniejsze aspekty starości. Ból utraty w połączeniu z brakiem satysfakcji i cierpieniem fizycznym może prowadzić do poczucia bezsensu i zaniechania życiowej aktywności. Kiedy brakuje wewnętrznej motywacji i poczucia satysfakcji z życia, zmniejsza się witalność organizmu i rośnie podatność na choroby. Lęk przed zniedołężnieniem i utratą samodzielności zwiększa napięcie wewnętrzne. Do najczęściej spotykanych zaburzeń dotykających psychiki seniorów zalicza się: stany lękowe, zespoły otępienne i demencję, chorobę Alzheimera oraz depresję. Badania wskazuje, że na zaburzenia osobowości może cierpieć nawet kilkanaście procent osób w wieku starszym.
Rady dla opiekunów
Nie lekceważ trudnych stanów emocjonalnych Twoich rodziców, dziadków, podopiecznych – nie zaprzeczaj im, nie wypieraj takich informacji, a tym bardziej nie wyśmiewaj ich, nawet w najdelikatniejszy sposób. Kiedy zauważasz niekorzystne zmiany reaguj natychmiast. Nie pozwalaj na wyobcowanie i wycofanie się z kontaktów czy zrywanie bliskich więzi. Nie obrażaj się i nie traktuj zachodzących zmian ambicjonalnie. Okazuj ciepło i zrozumienie, ale jednocześnie nie uzależniaj od siebie. Pomóż skontaktować się z odpowiednim lekarzem lub terapeutą oraz sprawdź, czy wykupione zostały odpowiednie leki i czy są regularnie przyjmowane. W dzisiejszym, zabieganym świecie, czas staje się dobrem luksusowym i coraz trudniej nam go wygospodarować. Mimo to, postaraj się poświęcić odrobinę więcej swojego czasu osobie o obniżonym nastroju – rozmawiaj, wspieraj, zabieraj podopiecznego na spacer lub do kina. Po prostu bądź, bo Twoja obecność jest najważniejsza.
Pragnienie dawania i otrzymywania miłości jest rzeczą stałą i nie mija z wiekiem, ale w wielu przypadkach rolę przyjaciela do kochania może przejąć zwierzę domowe, tzw. zwierzę wsparcia emocjonalnego. Zwierzęta mają na nas dobry wpływ na seniorów i pomagają im się lepiej poczuć. Poprawiają nastrój i osłabiają lęk czy rozdrażnienie. Dlatego coraz popularniejsza staje się zooterapia – zwierzaki pomagają osiągać medyczne cele. Każda osoba starsza, niezależnie od tego, czy jest samotna, może posiadać swojego własnego zwierzaka. Na ogół nie ma ku temu większych przeciwwskazań, aczkolwiek warto zastanowić się nad zwierzęciem dobranym odpowiednio do wieku i charakteru swojego opiekuna. Nie bez znaczenia może być także to czy senior jest w stanie samodzielnie zajmować się zwierzęciem. Najlepszym rozwiązaniem dla osób starszych często okazuje się kot. Jest to zwierzę mało uciążliwe w utrzymaniu, które praktycznie cały czas pozostaje w domu. Dodatkowo udowodniono, że koty mają pozytywny wpływ na osoby starsze. Oprócz tego, że obniżają stany depresyjne, to ich mruczenie może powodować uspokojenie i obniżenie ciśnienia tętniczego. Odpowiednio dobrany, pod względem charakteru, kot może być przyjacielem naszego podopiecznego na długie lata.


Sen niezbędny do życia
Sen – niezbędny do życia, zbawienny w procesach zdrowienia, pomaga w wyciszeniu i regeneracji po całodniowym wysiłku. Zdrowy sen przebiega w dwóch fazach: wolnofalowej i paradoksalnej (inaczej zwanej REM). Podczas fazy wolnofalowej organizm regeneruje się i wycisza, natomiast w fazie REM występują szybkie ruchy gałek ocznych i zanik napięcia mięśniowego. Sen jest wówczas najgłębszy i pojawiają się marzenia senne. Ta faza ma kluczowe znaczenie dla sprawnego przebiegu procesów psychicznych. Fazy snu zmieniają się cyklicznie, co 90 minut następuje faza REM. Nasz mózg reaguje na brak relaksującego snu natychmiast – głownie złym samopoczuciem i obniżeniem odporności. Niewyspany organizm jest bardziej podatny na choroby układu krążenia, zaburzona zostaje praca hormonów i zwalnia metabolizm, co sprzyja otyłości. Niestety bezsenność jest zjawiskiem, które narasta wraz z wiekiem. Co zatem zrobić, aby poprawić jakość snu?
Bardzo wskazany jest przed snem półgodzinny spacer na świeżym powietrzu, bez względu na pogodę. Godzinę przed snem nie powinno się wykonywać żadnej ciężkiej pracy fizycznej ani wymagającej koncentracji umysłowej. Posiłek przed snem powinien być lekki. Dobrze robi szklanka mleka lub wody z miodem. Pomieszczenie, w którym śpimy powinno być wywietrzone i chłodne. Najkorzystniejsza temperatura to 19-20 stopni Celsjusza. Bardzo korzystnie wpływa ułożenie ciała na prawym boku, ponieważ niweluje ewentualny ucisk na serce. Organizm ma swoje przyzwyczajenia, dlatego najlepiej kłaść się spać zawsze o tej samej porze (najpóźniej o 23:00), a tuż przed zaśnięciem warto pomyśleć o czymś przyjemnym, nawet jeśli dzień był długi i męczący.


Urlop od problemów
Życie upływa w pośpiechu i stresie, ponieważ tak funkcjonuje dzisiejszy świat. Napięcia pojawiają się nieustannie i mogą być związane z relacjami międzyludzkimi, rodziną, zdrowiem, z polityką czy finansami. Niezależnie od wieku, bardzo trudno jest odciąć się od czynników stresogennych. Problem ten dotyczy również seniorów, którzy choć mają więcej wolnego czasu, wcale nie są mniej narażeni na stres niż osoby czynne zawodowo. Właśnie dlatego starsze osoby nie powinny twierdzić, że relaks i urlop są im niepotrzebne. Systematyczne dbanie o wewnętrzny spokój jest nieodzownym czynnikiem zdrowia fizycznego i psychicznego. Dlatego warto postarać się o urlop od problemów i właściwe relacje, szczególnie z najbliższymi, które będą procentowały niczym fundament i oaza spokoju w najtrudniejszych chwilach.
Relacje rodzinne
Tołstoj pisał „wszystkie szczęśliwe rodziny są do siebie podobne, każda nieszczęśliwa rodzina jest nieszczęśliwa na swój sposób”. W każdej rodzinie zdarzają się większe lub mniejsze napięcia, spory i niewyjaśnione sytuacje. Trudne rodzinne powiązania, ukrywane tajemnice i nieporuszane przez lata tematy tabu, stają się punktami zapalnymi, niekiedy dla wielu pokoleń. Niezałatwione sprawy majątkowe, nierówno okazywane uczucia lub ich brak, niesprawiedliwy podział obowiązków, zdrady, brak lojalności i wsparcia, alkoholizm, narkomania to skuteczni „mordercy” każdej zdrowej relacji rodzinnej.
Wraz z upływem lat człowiek odczuwa potrzebę rozliczenia i zazwyczaj pragnie podomykać wszystkie trudne i bolesne sprawy. Chcąc odnaleźć utracony spokój, ludzie decydują się zrozumieć, przebaczyć innym i zrzucić z siebie od dawna dźwigane brzemię. Przebaczenie jest zawsze aktem łaski dla samego siebie i dla bliskich. Trzeba jednak liczyć się z tym, że druga strona konfliktu może tego daru nie przyjąć. Bywa tak, że aby przebaczyć, najpierw trzeba zrozumieć motywy, którymi kierowała się druga osoba. Trudne relacje to nie tylko dawne winy i ich przebaczanie, ale również poczucie niespełnienia i tęsknota na przykład za wiecznie zajętymi dziećmi i wnukami, które dorosły i zaczęły żyć własnym życiem. Poczucie niespełnienia pojawia się gdy relacje z najbliższymi są rzadkie i pozbawione autentycznego ciepła opartego na zrozumieniu. Każdy człowiek niezależnie od wieku chce być kochany i zrozumiany. Kiedy mu tego brakuje, pojawia się uczucie zawodu, frustracji i zniechęcenia. Ludzie sądzą, że bliscy domyślą się czego potrzebują, ponieważ dobrze ich znają. Zwykle tak się jednak nie dzieje. Jeżeli potrzeby nie są jasno wypowiedziane, trudno wyjść im naprzeciw. Frustracja narasta wówczas po obu stronach konfliktu, rodzi się i utrwala brak zrozumienia, wzajemne pretensje i oskarżenia. W takiej sytuacji pomocne jest spokojne wyrażenie swoich potrzeb, ale także zrozumienie i poszanowanie czasu i stylu życia bliskich.
Relacje ze sobą samym
Poprawne relacje z innymi są bardzo istotne, ale nie będą możliwe jeśli najpierw nie zabezpieczymy fundamentu, czyli dobrej relacji ze sobą samym. Oznacza to przede wszystkim pokochanie i zaakceptowanie siebie ze wszystkimi swoimi talentami, zaletami, wadami, dysfunkcjami i brakami. Zaakceptowanie tej ciemniejszej strony często bywa bardzo trudne. Aby okazywać innym ludziom miłość, zrozumienie, empatię, najpierw trzeba zaakceptować siebie. Satysfakcjonująca relacja ze sobą to również pytanie o sens swojego życia. Kiedy człowiek pyta siebie każdego dnia o cel i zadania, będzie w naturalny sposób kierować swoją energię życiową ku sprawom ważnym i znaczącym. Dzięki temu życie nabiera głębi i wysublimowania. Szacunek do siebie i zrozumienie własnej osoby polega na zadawaniu sobie pytań egzystencjalnych. Warto poświęcić kilka minut dziennie na pobycie ze sobą samym w ciszy, skupieniu i życzliwej samoakceptacji.


Postacie leku- czy ta wiedza jest nam potrzebna ?
Współpraca z pacjentami, którzy przygotowują samodzielnie dawki leków w systemie jednorazowym, bądź dawki na okres pełnej doby, a czasami na kilku dób, pokazuje jasno, że powinni oni posiadać minimum wiedzy z zakresu postaci leków. Nie mówiąc o opiekunkach czy personelu medycznym.
Postać leku – najkrócej rzecz biorąc jest to forma leku, która zapewnia działanie zależne od miejsca i drogi podania, gwarantuje przyswojenie przez organizm pełnej dawki, a także dzięki odpowiedniej budowie działa farmakologicznie w czasie określonym przez producenta leku. Każdy pacjent jest inny. Aby sprostać wszystkim oczekiwaniom i potrzebom, producenci leków proponują produkty o tych samych właściwościach w różnych postaciach. Dobrym przykładem są dzieci, które nie połkną tabletki czy kapsułki, a więc najkorzystniejszą postacią leku dla nich będzie iniekcja, czopek lub syrop. Dla pacjenta nieprzytomnego doustne podanie jakiegokolwiek leku może skutkować zachłyśnięciem, a więc i w tym przypadku korzystniejszą drogą podania będzie iniekcja, wlew dożylny, czopek czy plaster leczniczy. W przypadku pacjentów, którzy z różnych powodów odmawiają przyjęcia leku lub próbują oszukać opiekuna, że lek został połknięty, najskuteczniejszą postacią leku, która gwarantuje skutek farmakologiczny, jest znów iniekcja, zawiesina i syrop.
Najpowszechniej stosowane doustne postacie leków to: tabletka, drażetka, kapsułka, tabletka o przedłużonym działaniu, tabletka o powolnym uwalnianiu, lingwetka. Mimo, że wszystkie wyżej wymienione postacie leku mają jedną drogę podania (doustnie), różnią się od siebie znacząco.
Drażetka posiada zewnętrzną warstwę kolorową, a jej składnikiem jest cukier. Jej kształt jest najczęściej okrągły, a powierzchnia śliska. W żaden sposób nie możemy jej więc podzielić na równe części, bo to się nam technicznie nie uda. Więc połykamy ją w całości, w dawce ustalonej przez lekarza. Drażetek powinien unikać cukrzyk, ze względu na otoczkę z cukru. Szczególnie powinniśmy ten fakt wziąć pod uwagę kupując suplementy diety lub produkty lecznicze dostępne w sprzedaży odręcznej – bez recepty.
Kapsułka – to doustna postać leku, głównie antybiotyków, silnych leków przeciwbólowych, leków działających na Ośrodkowy Układ Nerwowy i nie tylko. Sama kapsułka to tylko bezpośrednie ’’opakowanie’’ dla leku, gwarantujące odpowiednie warunki niezmienności właściwości danego leku. To również gwarancja, że kapsułka uwolni substancję czynną w miejscu najkorzystniejszym dla wchłonięcia leku: jelito cienkie, żołądek, a także podana doustnie, ale w postaci do inhalacji – w górnych drogach oddechowych. Nie można więc wysypać zawartości na łyżeczkę, rozpuścić w łyżce wody ani podzielić. Chyba, że producent zawrze taką możliwość w ulotce lub lekarz zadecyduje inaczej.
Lingwetka – to tabletka, od której wymaga się natychmiastowego działania. Podana pod język wchłania się bardzo szybko, ratując niejednokrotnie życia pacjenta.
Najnowocześniejszą postacią leku są bardzo wygodne dla pacjenta tabletki o przedłużonym działaniu czy powolnym uwalnianiu. Producenci wprowadzili je w celu zminimalizowania ilości przyjmowania leku w ciągu całej doby do jednej tabletki. Są zatem bardzo korzystne dla naszej wątroby, żołądka i pamięci. Zabezpieczają nasz organizm w niezbędną dawkę substancji leczniczej przez cały dzień. Konstrukcja tych tabletek jest zazwyczaj warstwowa. Ilość warstw to ilość uwalnianych w trakcie doby dawek leku, w równych odstępach czasu, tak aby zabezpieczyć pacjenta w substancję czynną przez okres pełnej doby. Tabletek o budowie warstwowej nie wolno nam pod żadnym pozorem dzielić ani rozpuszczać. Oznaczałoby to, że w pierwszej godzinie do organizmu pacjenta uwolni się całodobowa ilość leku, która może przekroczyć maksymalną dawkę dobową, powodując zagrożenie dla życia i zdrowia pacjenta. Albo, że w pierwszej godzinie wchłonie się cała dawka dając np. zbyt duże obniżenie ciśnienia, a pozostała część doby będzie pozbawiona substancji leczniczej i nastąpi wzrost ciśnienia. Najczęściej pacjenci interpretują to ostatnie jako źle dobrany lek, który nie stabilizuje ciśnienia na bezpiecznym poziomie. Dałam przykład leku obniżającego ciśnienie, ale z taką budową leków spotykamy się również w innych schorzeniach. Tabletki o przedłużonym działaniu czy powolnym uwalnianiu mają również budowę segmentową, co oznacza, że każdy jej segment zawiera tę samą ilość substancji leczniczej. Rozpoznamy ją po wyraźnej podziałce na dwa lub cztery segmenty na powierzchni tabletki. Taka budowa pozwala nam na równy podział tabletki, pozwalający na przyjęcie najskuteczniejszej w naszym schorzeniu dawki. Wskazanie do podziału tabletki powinno być umieszczone w ulotce producenta. Taką wiedzę posiada również lekarz i farmaceuta. Lepiej zapytać niż podjąć decyzję o rozpuszczeniu czy podzieleniu na własną odpowiedzialność. Informacje, które udzielicie Państwo podczas wizyty lekarskiej, czy też podczas wizyty w aptece są bardzo istotne w doborze odpowiedniej postaci leku. Nie zapominajmy poinformować, że jesteśmy cukrzykami, wrzodowcami, że nie potrafimy połknąć nawet najmniejszej tabletki, czy też boimy się zastrzyków. Przemysł farmaceutyczny jest jednym z najbardziej postępowych. Jeszcze kilka lat temu nawet się nam nie śniło, że jedna tabletka może zawierać kilka substancji leczniczych. Producenci dążą do osiągnięcia najkorzystniejszego dla pacjenta efektu terapeutycznego poprzez dobór monoterapii (przy użyciu jednego leku), w najmniejszej dawce przyjmowanej przez pacjenta i tylko raz na dobę. Postać leku natomiast gwarantuje najbardziej optymalną drogę podania produktu leczniczego dla każdej grupy pacjentów bez stresu i obawy, że organizm nie przyswoi pełnej dawki czy też nasilą się objawy chorób współistniejących.


Dobra dieta to podstawa
Dieta, czyli rodzaj i ilość spożywanych w ciągu dnia posiłków, ma bezpośredni wpływ na jakość życia i pomaga zachować zdrowie i witalność. Odpowiednio zbilansowane jedzenie jest jednym z fundamentów długowieczności. Z wiekiem zaczynamy narzekać na złe samopoczucie i uważamy, że z tym „przywilejem” starości trzeba się jakoś pogodzić. Nic bardziej mylnego! Osoby starsze muszą po prostu bardziej zadbać o zdrową dietę.
Niewłaściwe proporcje, nadmierne objadanie się oraz zbyt duża ilość pustych kalorii stają się przyczyną nadwagi, a następnie otyłości, które mogą prowadzić do cukrzycy, nadciśnienia, astmy oraz nowotworów. Zwiększają również ryzyko zawałów i wylewów. Pożywienie bogate w tłuszcz, sól i cukier wpływa bezpośrednio na biochemiczne procesy w mózgu i powoduje zwiększenie wydzielania dopaminy, która jest związana z odczuwaniem przyjemności. To właśnie dlatego potrawy i napoje bogate w te składniki dają większe poczucie zaspokojenia i chętniej po nie sięgamy. Warto jednak zastosować w kuchni popularna zasadę „zamień białe na zielone”, czyli ogranicz spożywanie białej mąki, cukru i soli na korzyść zielonych warzyw i owoców. Są niskokaloryczne i łagodzą stany zapalne. Duże znaczenie ma ilość spożywanego jedzenia. Zarówno za duże, jak i za małe porcje nie mają dobrego wpływu na zdrowie. Dietetycy biją na alarm, że ludzie jedzą zbyt dużo i zbyt tłusto. Tymczasem badania dowodzą, że świadome i kontrolowane ograniczanie ilości spożywanego jedzenia, a także jego kaloryczność może przyczynić się do przedłużenia życia nawet o 20%.
Równie ważny jak dieta jest właściwy sposób jedzenia. Warto zatem zwrócić uwagę na takie czynniki, jak: świadome jedzenie, skupianie się na spożywanej potrawie i wyeliminowanie czynników rozpraszających, np. czytania gazety czy oglądania telewizji. Kolejny czynnik świadomego jedzenia, to odpowiednia ilość czasu na każdy posiłek i estetyczny sposób podania, który może pomóc szczególnie seniorom cierpiącym z wiekiem na brak apetytu.
Rady dla opiekunów:
• zadbaj, by senior zjadał 4-5 małych posiłków w ciągu dnia. To nie obciąży żołądka i zapobiegnie gwałtownym spadkom poziomu cukru we krwi
• urozmaicaj dietę tak, by zapobiec niedoborom składników pokarmowych, także witamin i minerałów
• dbaj, by posiłki były apetycznie podane, smaczne i kolorowe, co pobudzi zaburzone łaknienie
• zapewnij miłą atmosferę podczas posiłku
• nie zmuszaj seniora do jedzenia, ale nie pozwól, by rezygnował z posiłków.


Jaki nawyk, takie życie – sekret dobrej kondycji psychicznej
Czy znasz powiedzenie, że „starość nie udała się Panu Bogu”? Gorsze samopoczucie, choroby, spadek energii, kłopoty z pamięcią – listę ujemnych stron można łatwo mnożyć, ale po co? Jesień życia nie musi być pasmem smutku i niezadowolenia. Wręcz przeciwnie – może nieść radość i spełnienie. Aby harmonijnie przeżywać starość, od dzieciństwa należy pielęgnować w sobie takie cechy jak otwartość na innych ludzi, życzliwość, ciekawość świata oraz dostrzeganie wokół siebie piękna i dobra. Pozytywna reakcja na świat i otaczającą nas rzeczywistość staje się wówczas automatyczna. Oczywiście życie często weryfikuje nadmierny optymizm, ale ugruntowanie pozytywnego nastawienia sprawia, że mimo rozczarowań i nieuchronnych porażek, które przydarzają się każdemu, świat jest dla nas przyjaznym i sympatycznym miejscem. Niektórzy ludzie są obdarowani optymistycznym nastawieniem do życia z natury, ale pesymiści również mogą nauczyć się zachwytu światem i życiem. Potrzebują tylko trochę ćwiczeń i odrobiny pracy z własnymi emocjami.
Trening i ćwiczenia
Podobno kłamstwo powtarzane sto razy staje się prawdą. Kiedy coś powtarza się wielokrotnie (nawet jeżeli nie do końca się w to wierzy), wówczas wytwarza się nawyk. W ten sposób można wypracować nawyk pozytywnego myślenia, dziękowania za każdy dzień i cieszenia się pięknymi momentami. Każdy może wykształcić w sobie takie pozytywne nawyki. Wystarczy zacząć stopniowo zastępować złe zwyczaje tymi dobrymi, np. zamienić narzekanie na reagowanie na życie z optymizmem, połączonym z wdzięcznością i podziwem. W trudnych momentach życiowych również można znaleźć jakiś element, za który możemy być wdzięczni drugiemu człowiekowi, Bogu lub losowi. Nawet w tak traumatycznym przeżyciu jak śmierć bliskiej nam osoby, możemy skupić się np. na wdzięczności za dobro, którego od tej osoby doświadczyliśmy, zamiast koncentrować całą swoja uwagę na żałobie po stracie. Zmarła osoba może towarzyszyć nam duchowo we wspaniałych wspomnieniach i być dalej obecna w naszym życiu.
Zmiana nawyków
Aby zmienić nawyki należy konsekwentnie je powtarzać oraz nieustannie i regularnie wprowadzać w życie. Na wprowadzenie nowego nawyku potrzeba minimalnie 30 powtórzeń, a na jego zakotwiczenie, czyli utrwalenie aż 66 powtórzeń. Oznacza to, że aby nauczyć się pozytywnie myśleć, zamiast narzekać, trzeba uchwycić moment, kiedy zaczyna się marudzenie i nie pozwolić mu się rozkręcić. Warto wtedy zadać sobie pytanie „Czy rzeczywiście mam powód być w danym momencie tak bardzo niezadowolony, czy też rządzi mną mój stary nawyk”? A następnie skupić się na tym za co mogę w danej chwili być wdzięczny i podziękować, np. za zdrowie, za rodzinę, za finanse, za pogodę, sąsiadów, znajomych … Poszukiwanie momentów, które wnoszą piękno w życie, dziękowanie za nie, sprawianie sobie przyjemności i świadoma radość z nich oraz świętowanie drobnych zwycięstw, pozwalają odkryć optymistyczna stronę życia i tworzyć dobre nawyki, umilające i harmonizujące życie. Ludzki mózg koduje wszystkie zdarzenia. Zarówno pozytywne, jak i negatywne wydarzenia tworzą swoja własną sieć neuronową. Jeśli funkcjonujemy na negatywnej sieci neuronowej , umysł skanuje życie i wychwytuje różnorodne zagrożenia oraz problemy. Kiedy człowiek funkcjonuje na pozytywnej sieci, umysł również skanuje rzeczywistość, ale wychwytuje szanse możliwości i okazje. Właśnie dlatego tak istotne jest, aby jak najczęściej funkcjonować na pozytywnej sieci, ponieważ wtedy jasna strona życia staje się zauważalna i dostępna. Działanie na pozytywnej sieci wymaga samokontroli i nie zawsze jest naturalne, ponieważ od dzieciństwa człowiek reaguje przede wszystkim na słowo „nie” i otrzymuje komunikaty na negatywnej sieci neuronowej, np. „nie uderz się”, „nie spadnij”, „nie ufaj nieznajomym” itp. Rodzice i wychowawcy rzadko pochwalają i promują nadmierną żywotność i spontaniczną radość. Również wiadomości telewizyjne i radiowe z reguły są negatywne i również rozbudowują negatywną sieć neuronową. Ostrzeżenia i świadomość zagrożeń jest nam oczywiście bardzo potrzebna i może uratować nas przed niebezpieczeństwami, ale najważniejsze są proporcje, czyli ilość czasu, przez którą postrzegamy świat jako bezpieczne i dobre miejsce w stosunku do negatywnych bodźców. Dlatego tak ważne są właściwe nawyki, które pozwalają człowiekowi funkcjonować na pozytywnej sieci neuronowej.
Źródło: Encyklopedia seniora


Czy wiesz jaki jest Twój prawdziwy wiek?
Łatwo zauważyć, że dzieci i młodzi ludzie częściej się śmieją, zdecydowanie mniej się przejmują i ogólnie są w lepszym humorze niż przeciętni seniorzy. Mają również więcej energii i witalności, choć trzeba przyznać, że wśród seniorów też coraz częściej zdarzają się chlubne wyjątki. Wpływ na zachowanie wewnętrznej młodości ma nie tylko brak trudnych doświadczeń życiowych i dobre zdrowie, ale również brak nawyków zamartwiania się, narzekania i pesymistycznego nastawienia do świata.
Istnieją trzy odmienne sposoby liczenia wieku:
- wiek chronologiczny – mierzony według kalendarza i upływu lat
- wiek biologiczny – tzw. wiek ciała człowieka określany na podstawie stanu narządów wewnętrznych, kondycji żył i tętnic, wydolności płuc oraz sprawności pracy mózgu
- wiek psychiczny – subiektywne odczuwanie siebie, wewnętrzne poczucie wieku.
Człowiek nie ma wpływu na wiek chronologiczny, ponieważ data urodzenie jest niezmienna. Natomiast wiek biologiczny zależy od konkretnych aktywności, np. od tego jak traktuje i pielęgnuje się ciało i umysł, od diety, ilości snu i wypoczynku oraz aktywności fizycznej. Ilość stresów i napięć, przewaga sukcesów lub porażek, osobiste lub zdystansowane podejście do przeżywanych wydarzeń wpływa bezpośrednio na stan komórek i tkanek. Dlatego nie ma dwóch osób w tym samym wieku chronologicznym, których kondycja fizyczna byłaby identyczna, ponieważ każdy sam na nią pracuje. Mamy realny wpływ na nasz wiek psychiczny. Nie zmienimy charakteru i osobowości, ale wszystkie inne czynniki zależą już od indywidualnych wyborów. Oczywiście nie możemy wymazać też przeszłości i trudnych czy traumatycznych przeżyć, ale mamy wpływ na to jak je przeżywamy i co dalej z nimi robimy. Wiek psychiczny może ulec zmianie. Jeśli człowiek dostrzega, że przyzwyczajenia, nawyki i styl życia powinny zostać zmienione, to każde konkretne działanie przyczynia się do wewnętrznej przemiany poprzez tworzenie nowych ścieżek neuronowych, do innego postrzegania świata i reakcji na otoczenie.
Warto zatem poznać pozytywne czynniki opóźniające procesy starzenia. Należą do nich:
- szczęśliwe małżeństwo, udany związek
- zadowolenie z pracy
- łatwość wyrażania emocji, zarówno pozytywnych, jak i negatywnych
- udane życie seksualne
- zdolność do tworzenia i podtrzymywania bliskich przyjaźni
- regularny odpoczynek i urlop
- radosne spędzanie wolnego czasu
- pielęgnowanie pasji i posiadanie hobby
- poczucie kontroli nad życiem osobistym
- optymistyczny stosunek do przyszłości
- poczucie bezpieczeństwa finansowego.
Wśród czynniki, których warto dla odmiany unikać, ponieważ przyspieszają starzenie, znajdują się:
- brak regularnego rozkładu dnia i pracy
- niezadowolenie z pracy
- depresja
- niezdolność do wyrażania emocji
- poczucie braku wpływu i niemożności zmiany siebie
- samotność
- problemy finansowe, długi
- przepracowanie
- nawykowe lub nadmierne zamartwianie się
- rozpamiętywanie przeszłości
- nieustanna irytacja, drażliwość
- nieumiejętność wyrażania i tłumienie gniewu
- krytykowanie siebie i innych.
Lista czynników przyspieszających i opóźniających starzenie jest długa. Na podstawie wymienionych pozytywnych i negatywnych zachowań możemy łatwo dokonać bilansu życiowego i określić zarówno te pozytywne obszary egzystencji, jak i elementy wymagające zmiany.


Terapia zonowa
Wraz z upływem lat zaczynają pojawiać się różne dolegliwości fizyczne. Starzenie organizmu jest naturalnym procesem fizjologicznym, a wpływ na jego efekty mają między innymi takie czynniki jak: predyspozycje genetyczne, styl życia, praca, stres, środowisko czy dieta. Niewątpliwie zawsze jest to proces bardzo indywidualny, ale niezależnie od jego przebiegu i powstałych na tym etapie chorób, najczęstsze dolegliwości wieku senioralnego można łagodzić przy pomocy refleksologii (inaczej zwanej terapią zonową). Jest to nauka zajmująca się pracą tzw. refleksów znajdujących się na stopach, dłoniach i głowie, które mają połączenie ze wszystkimi narządami i gruczołami. Refleksologia to holistyczna i nieinwazyjna terapia naturalna łącząca wiedzę z wielu dziedzin anatomii, fizjologii, psychoterapii oraz tradycyjnej medycyny chińskiej. Ma wpływ zarówno na całe ciało, jak i psychikę, dzięki czemu stanowi doskonałe uzupełnieni leczenia konwencjonalnego. Polega ona na manualnej stymulacji obszarów refleksyjnych dłoni i stóp, uruchamiając potężne mechanizmy samozdrowienia organizmu. Proces ten powoduje równowagę w wielu aspektach zdrowia fizycznego i psychicznego. Podczas zabiegów człowiek pogrąża się w głębokim relaksie, zachowując jednocześnie pełną świadomość bodźców zewnętrznych.
Warto pamiętać, że refleksolog nie jest lekarzem, nie diagnozuje, nie nazywa schorzeń i nie leczy konkretnej dolegliwości. Nie przepisuje też żadnych leków, a tym bardziej nie sugeruje zmian ani odstawienia dotychczasowych medykamentów. Pomaga jedynie przywrócić stan harmonii w ciele, co stanowi niezwykle pomocną bazę do innych, bardziej specjalistycznych terapii medycznych skoncentrowanych na konkretnych organach i dolegliwościach. Refleksologia stanowi również wsparcie we właściwej diagnostyce problemów zdrowotnych, ponieważ podczas zabiegów, trafiając na wrażliwe refleksy i meridiany, można łatwo określić w jakim rejonie ciała występują zaburzenia i blokady. Efekty zabiegów bywają zaskakujące i mają korzystne skutki w takich obszarach, jak: głęboki relaks, zmniejszenie stresu, przypływ energii witalnej, poprawa snu i koncentracji, oczyszczenie organizmu z toksyn, łagodzenie napięć i bólu, poprawa krążenia, pobudzenie narządów niedoczynnych , jak również uspokojenie narządów nadaktywnych.
Oto jeden z przypadków, który obrazuje korzystne działanie refleksologii:
Osiemdziesięcioletni mężczyzna trafił do refleksologa z bardzo mocnymi bólami głowy. Był kompleksowo przebadany szpitalnie, ale wyniki badań nie wykazały żadnej zależności miedzy stanem zdrowia, a dolegliwościami. Bóle były bardzo mocne w szczytowej partii głowy, a środki przeciwbólowe miały krótkotrwałe działanie. Mężczyzna cierpiał również na bezsenność, ale niestety lekarstwa na sen wzmacniały bóle głowy. Podczas zabiegu refleksologicznego na stopach, na jego twarzy widoczne było ogromne zmęczenie. Stopy miał opuchnięte i bardzo wrażliwe, szczególnie w okolicy czubków paluchów. Mimika twarzy bez trudu zdradzała, które miejsca są szczególnie bolesne. Po około 3 miesiącach zabiegów, bóle głowy minęły bezpowrotnie i uregulował się sen bez wspomagania farmakologicznego.
Źródło: Encyklopedia Seniora


Co pacjent lub jego opiekun powinien wiedzieć na temat leku recepturowego?
Leki recepturowe, czyli produkty lecznicze sporządzone przez farmaceutę w aptece na podstawie recepty lekarskiej. Przyrządzane są z surowców farmaceutycznych (substancji lub mieszanin substancji) w specjalnym pomieszczeniu aptecznym zwanym izbą recepturową, ze specjalnym wyposażeniem (np. loża laminarna do wykonywania leków zawierającym w swym składzie antybiotyk). Pomieszczenie to gwarantuje odpowiednie warunki temperatury, wilgotności i światła. Wytwarzanie leków recepturowych to sztuka, która wymaga wielu lat nauki, specjalistycznej wiedzy, niezwykłej dokładności i doświadczenia. Jest to niepowtarzalna przez inne zawody umiejętność niesienia pomocy pacjentom ufnym w to, że ten właśnie lek, przyrządzony własnoręcznie przez farmaceutę, przyniesie ulgę, wspomoże proces terapeutyczny, a czasami bywa jedynym produktem leczniczym. Wraz z rozwojem firm i fabryk farmaceutycznych, leki recepturowe traciły swą popularność, choćby ze względu na krótki czas ich działania i możliwość utraty swoich właściwości leczniczych z powodu braku substancji stabilizujących czy też konserwujących. Jednak w wielu dziedzinach medycyny lekarze stosują leki recepturowe o składach opracowanych przez swoich poprzedników, czasami z receptur przedwojennej farmacji. Przepisy sprawdzone, działające wręcz niemal natychmiastowo, przekazywane są przez farmaceutów z pokolenia na pokolenie i zapisywane w zeszytach aptecznych „ku pamięci‘’. Dermatologia, chirurgia naczyniowa, pediatria, okulistyka i opieka paliatywna, to te dziedziny, które wspomagają się lekami recepturowymi, dziedziny w których ten rodzaj produktów leczniczych nie wyszedł z mody, ponieważ są nie do zastąpienia.
Co pacjent lub jego opiekun powinien wiedzieć na temat leku recepturowego?
1. Ustawowym obowiązkiem farmaceuty jest sporządzenie leku recepturowego w terminie nie dłuższym niż 48 godzin od momentu złożenia recepty przez pacjenta w aptece.
2. Sporządzenie leku recepturowego zawierającego środek odurzający lub oznaczonego adnotacją lekarza na recepcie „wydać natychmiast ‘’ musi nastąpić w terminie nie dłuższym niż 4 godziny.
3. Jeżeli najbliższa apteka nie sporządza leków recepturowych, bądź leków recepturowych z antybiotykiem, farmaceuta wskaże aptekę, która tę usługę wykona.
4. Każdy lek farmaceutyczny posiada etykietę, która zawiera pieczęć przychodni lub szpitala, imię i nazwisko chorego, kolejny numer z książki ewidencji leków recepturowych, skład recepturowy leku, dawki, nazwę postaci leku, ilość leku recepturowego, dawkowanie, datę przyjęcia do realizacji, datę wykonania, nazwisko lekarza zlecającego, nazwisko farmaceuty sporządzającego lek recepturowy. Na etykiecie znaleźć można również bardzo ważne informacje dodatkowe, np. sposób przechowywania i dozowania. Naklejka z trupią główką informuje o zagrożeniu zatruciem w przypadku nieodpowiedniego z przeznaczeniem użyciem tego leku.
Co mówi o leku kolor etykiety?
Biała etykieta (lub biała torebka apteczna) oznacza lek recepturowy do spożycia wewnętrznego, czyli poprzez jamę ustną np. proszki, syropy, zawiesiny, roztwory do picia itp.
Pomarańczowa etykieta (lub pomarańczowa torebka apteczna) oznacza lek recepturowy do użycia zewnętrznego, czyli wszystkie drogi podania z wyjątkiem podania doustnego: maści, roztwory do przemywań, czopki, globulki, krople do oczu.
Korzystając z leków recepturowych należy zawsze zwrócić uwagę na termin przydatności do spożycia, który powinien znajdować się na etykiecie. Maści, które nie posiadają w swym składzie wody, można przechowywać 30 dni. Maści, które posiadają wodę w składzie, przez 7 dni (jeśli przechowywane są w lodówce w temp. 2 – 8 stopni, wówczas 14 dni). Krótszego terminu przydatności do spożycia wymagają również leki recepturowe zawierające w składzie antybiotyki. Proszki w opłatkach możemy przyjmować doustnie do 3 miesięcy, pod warunkiem, że przechowywane są w suchym miejscu.
Nie należy wyrzucać etykiety przed skończeniem zużycia leku recepturowego ponieważ uniemożliwia to ustalenie składu i innych informacji o leku, co stanowi ogromne zagrożenie!
Naczelną zasadą farmaceutów stosowaną w celu uniknięcia błędu i gwarantującą bezpieczeństwo podania leku (nie tylko leku recepturowego) jest zasada trzykrotnej samokontroli:
- spójrz na nazwę leku i jego dawkę wyjmując go z apteczki
- spójrz na nazwę leku i jego dawkę szykując do podania pacjentowi/ podopiecznemu
- spójrz na nazwę leku i jego dawkę odstawiając go z powrotem na półkę.
Zastosuj ją i Ty !!!!

Dla Fundacji Polskiego Centrum Opieki Domowej – Jesteśmy dla Ciebie, mgr farm. Anna Jankowska

Łazienka dla seniora
Łazienka to pomieszczenia bardzo wymagające w projektowaniu. W przypadku seniorów i osób niesamodzielnych konieczne jest wyeliminowanie wszelkich barier architektonicznych – w przeciwnym razie łatwo w niej o wypadek. Jak urządzić odpowiednio łazienkę, aby była funkcjonalna i zapewniała maksimum bezpieczeństwa?
Pamiętajmy, że starsze osoby są mniej sprawne i potrzebują przemyślanych udogodnień. Bariery stanowią wszelakiego rodzaju progi w przestrzeni podłogi, o które łatwo się potknąć i które utrudniają swobodne poruszanie się np. za pomocą wózka inwalidzkiego. Innymi ograniczeniami mogą być: za nisko umieszczona miska WC, zbyt wysoko umieszczona i głęboka umywalka z krótką wylewką i trudnymi do obsługi kurkami, głęboka i zabudowana wanna bez podcięcia. Warto całkowicie zrezygnować z wanny na rzecz prysznica z bez progowym wejściem z odpływem w podłodze. Otrzymujemy wówczas przestrzeń kabiny w jednej linii z posadzką. Alternatywnym rozwiązaniem jest płaski brodzik. Do takiej strefy prysznica łatwiej wejść, nie trzeba wysoko podnosić nogi, aby pokonać próg, co często może być wyzwaniem dla seniorów. Jeśli nie wyobrażamy sobie łazienki bez wanny, warto wybrać wersję z drzwiczkami, do której wchodzi się niczym do kabiny. Strefę kąpielową należy wyposażyć w praktyczne siedzisko wykonane z łatwego w utrzymaniu w czystości, antypoślizgowego materiału. Warto również zainwestować w praktyczne uchwyty. Pomogą one zachować równowagę pod prysznicem i swobodnie wstać.
Pamiętajmy, aby wybierać płytki lub brodziki z antypoślizgową powierzchnią. Są bardziej funkcjonalne niż maty antypoślizgowe, ponieważ w przypadku pogorszenia stanu zdrowia i konieczności poruszania się na wózku, o kulach lub z balkonikiem, maty mogą się zawijać i stanowią dodatkowe utrudnienie. Nawet w najmniejszej łazience ważna jest możliwość swobodnego poruszania się. Warto zamontować trochę szersze drzwi i zachować jak największą przestrzeń pomiędzy urządzeniami. Dla użytkowników poruszających się na wózkach inwalidzkich, absolutnym minimum jest pozostawienie wolnej przestrzeni o średnicy 150 cm. Montując umywalkę pomyśl o wzroście użytkowników. Każde 5cm będzie zbawienne dla osoby wysokiej, gdy nie będzie się musiał nad nią schylać. W przypadku osób poruszających się na wózku ważny jest wygodny podjazd pod umywalkę, najlepiej wyposażoną w baterię bezdotykową z fotokomórką i termostatem. Po podłożeniu dłoni uruchomi się ona automatycznie, a woda będzie miała od razu odpowiednio ustawioną temperaturę. Ułatwi to w dużym stopniu używanie umywalki, szczególnie osobom z problemami reumatycznymi, którym niejednokrotnie już samo odkręcenie kurka, może stanowić problem.
Osobom niesamodzielnym przyda się również guzik alarmowy ułatwiający przywołanie opiekuna. W pomieszczeniach, w których ciągle jeszcze mamy do czynienia z piecykami gazowymi starej generacji, bezwzględnie zamontujmy czujnik tlenku węgla. Drzwi do łazienki wyposażmy w blokadę z możliwością otwarcia drzwi z zewnątrz. Nie będziemy musieli ich wywarzać w razie potrzeby udzielenia pomocy osobie, która zamknie się w środku – to ważne szczególnie w przypadku demencji i chorych na Alzheimera.
Kwestie wygody i bezpieczeństwa są kluczowe w łazience dla seniora. Nie oznacza to jednak, że jesteśmy skazani na nieatrakcyjny design wnętrza. Ludzie starsi także pragną rozwiązań estetycznych. Wybierajmy takie produkty, które przy swoich walorach użytkowych będą również cieszyły oko. W dzisiejszych czasach nie stanowi to już bariery.


Co zrobić z niepotrzebnymi lekami i wyrobami medycznymi ?
Każdy z nas w codziennym życiu spotyka się z problemem niepotrzebnych z różnych powodów leków. I powstaje pytanie co zrobić z lekami, które:
– kupiliśmy niepotrzebnie lub nie możemy ich stosować
– są po terminie przydatności do spożycia
– zostały zmienione przez lekarza nowym zleceniem
– pozostały po śmierci pacjenta .
Zwrócić do apteki? Wyrzucić do śmieci? A może komuś oddać?
Odpowiedź brzmi 3x NIE !
W Polsce ten problem jest uregulowany prawnie. Zgodnie z art. 96, ust. 5 i 6 Ustawy Prawo Farmaceutyczne (z dnia 6 września 2001 roku) produkty lecznicze (LEKI) i wyroby medyczne nie mogą być zwrócone do apteki. Wyjątek stanowią leki, które zostały niewłaściwie wydane przez aptekę lub które posiadają wadę jakościową.
W każdym innym przypadku leki stanowią odpady niebezpieczne, nie mogą być przekazane innym pacjentom, a także podmiotom leczniczym takim jak: szpital, hospicjum czy domy pomocy społecznej. Pamiętajmy, że lek przepisany przez lekarza jednej osobie niekoniecznie musi być zlecony kolejnemu pacjentowi, nawet przy podobnym schorzeniu.
O tym decyduje tylko i wyłącznie lekarz!
Nie można też w żadnym wypadku wyrzucać ich wraz z odpadami komunalnymi do śmietników ani do kanalizacji. Ze względu na określone działanie, czasami bardzo silne, odurzające (narkotyki), uzależniające czy wręcz toksyczne, stworzyłyby one zagrożenie dla zdrowia osób, które weszłyby w ich posiadanie. Dla dzieci stanowią wyjątkowe zagrożenie, gdyż mogą przypominać wyglądem jak kolorowe cukiereczki. Zagrożenie dotyczyć może również zwierząt, które żerują w podwórkowych śmietnikach i na wysypiskach.
Co w takim razie zrobić z tymi lekami, zwłaszcza w przypadku leków bardzo drogich, leków stosowanych w terapii nowotworowej lub przewlekłej, czy też leków, które niejednokrotnie wymagały skomplikowanych procedur, aby je przyznano, a czasami ich koszt stanowił znaczącą kwotę w budżecie rodziny?
Jedyną legalną drogą jest nieodpłatne dostarczenie takich leków do konkretnych aptek, w których znajdują się specjalne pojemniki pozwalające na pozbywanie się ich w bezpieczny sposób, a następnie poddawane są profesjonalnej utylizacji przez specjalistyczne firmy.
W razie wątpliwości fachowy personel każdej apteki udzieli informacji i odpowie na każde Państwa pytanie.

Opracowano dla Fundacji Polskiego Centrum Opieki Domowej – Jesteśmy dla Ciebie.
mgr farm. Anna Jankowska

10 prostych rad, które pomogą skutecznie komunikować się z chorym na Alzheimera
- Nie wchodź w rolę chorego i nie przytakuj, jeśli się z czymś nie zgadzasz.
- Słuchaj, nie komentuj, nie pouczaj.
- Dawaj proste polecenia krok po kroku. Jeśli trzeba powtarzaj je i przeznacz tyle czasu, ile chory potrzebuje na reakcję.
- Nie mów o chorej osobie, tak jakby nie było jej w pomieszczeniu.
- Proponuj rozwiązania zamiast wytykania błędów (np. przy ubieraniu). Zwrot „nie rób tego” zastąp „proszę zrób tak”.
- Zadawaj pytania zamknięte, czyli zamiast pytać „Jak się czujesz?”, zapytaj np. „czy jesteś zmęczony? spokojny? zdenerwowany?” itp.
- Ograniczaj wybór – zamiast pytania „co chciałbyś na obiad?” zapytaj np. „chciałbyś na obiad kurczaka czy mielone?”
- Zastąp pytania informacjami, np. zamiast pytać „czy jesteś głodny? ” powiedz „obiad gotowy, zjedzmy”.
- Unikaj zwrotów „nie pamiętasz?” albo „mówiłam ci przecież” – to może wywołać u chorego niepotrzebną agresję i frustrację.
- Jeśli napotkasz na problem w opiece nad chorym zastanów się jak rozwiązałabyś ten problem, gdyby Twoim podopiecznym było 3-letnie dziecko i spróbuj tej samej metody. Jednocześnie pamiętaj, aby nie zwracać się do chorego jak do dziecka np. „dziecięcym” głosem.


Kiedy chory odchodzi
Opieka nad osobami starszymi, chorymi i niesamodzielnymi związana jest często z balansowaniem pomiędzy cienką granicą życia i śmierci. Seniorzy to nie tylko ludzie w podeszłym wieku, ale często również poważnie schorowani, niekiedy u schyłku życia, którym opiekunowie towarzyszą w odchodzeniu. Jak sobie z tym radzić?
Fundacja Polskiego Centrum Opieki Domowej pomaga opiekunkom osób chorych, starszych i niesamodzielnych zrozumieć i rozwiązywać problemy, z którymi borykają się na co dzień i które są udziałem ich podopiecznych.
Śmierć na skutek choroby i starości to proces postępujący w czasie o charakterystycznych objawach, które można zauważyć już kilka tygodni, a nawet kilka miesięcy przed odejściem. Chory powoli traci zainteresowanie światem zewnętrznym, ma zmniejszony apetyt, któremu towarzyszy chudnięcie. Pojawia się większa potrzeba snu i ciągłe drzemanie. Im bliżej końca, tym bardziej płynna staje się granica między snem i jawą. W tym okresie zauważyć można również obniżenie temperatury ciała, niższe ciśnienie, zasinienie na ciele, bladość, intensywne pocenie się. Niekiedy następuje na tym etapie nagła i pozorna poprawa stanu zdrowia. Chory może mieć niespodziewany przypływ energii, a osobom z najbliższego otoczenia może wydawać się, że zdrowieje. Kilka dni przed śmiercią chory wyraźnie traci siły. Nie wstaje, nie siada, pozostaje w pozycji leżącej. Nie je, odmawia przyjmowania płynów i leków. Trudno nawiązać z nim kontakt. Zmiany fizjologiczne postępują, głos cichnie, mowa przestaje być wyraźna. Oczy stają się szkliste, wzrok nieobecny. Ciało umiera zanim chory wyda ostatnie tchnienie, skóra blednie, twarz staje się „papierowa” lub wręcz sina. Rysy twarzy wyostrzają się, spada temperatura ciała i ciśnienie, zaburzone jest krążenie krwi, przez co sinieją paznokcie dłoni i stóp. Zakłócona zostaje praca zwieraczy, co objawia się mimowolnym i częstym oddawaniem moczu i stolca. Oddech może stawać się płytki, krótki, nieregularny. Specjaliści podkreślają, że człowiek chce odchodzić w spokoju, więc należy mu go zapewnić. Jeśli umierający ma jakieś życzenia, należy je spełnić. Kiedy chory jest świadomy i chce rozmawiać o śmierci lub podomykać doczesne sprawy, warto podjąć ten temat. Jeśli zauważysz symptomy zbliżającej się śmierci zawiadom rodzinę chorego. Jeśli masz do czynienia z osobą wierzącą, zadbaj o sakramenty i wspieraj ją wspólną głośną modlitwą, nawet jeśli sam nie odczuwasz na co dzień takiej potrzeby. Dla osób wierzących jest to rzecz najważniejsza w ostatnich momentach życia. Przede wszystkim jednak warto być blisko chorego i mówić do niego spokojnym głosem. Liczne badania potwierdzają, że słuch słabnie jako ostatni ze wszystkich zmysłów. Głównym celem opieki w tym czasie powinno być zapewnienie podopiecznemu poczucia bezpieczeństwa.
Towarzyszenie w umieraniu to trudne doświadczenie dla opiekuna, nawet jeśli jest on osobą niezwiązaną emocjonalnie z chorym. Opiekun może czuć przygnębienie i lęk. Mogą pojawić się również wyrzuty sumienia i wewnętrzne dylematy czy mogłem zrobić coś więcej?
Należy pamiętać, że śmierć podopiecznego nie jest „przegraną” opiekuna. Wręcz przeciwnie, spokojna śmierć w towarzystwie osoby gotowej do końca nieść pomoc, jest „sukcesem” i świadczy o wysokich kompetencjach osoby sprawującej opiekę. Aby móc w ten sposób podejść do kwestii umierania, trzeba zmienić sposób myślenia o śmierci, przestać traktować ją jako „najgorsze”, a zacząć traktować jako kres cierpienia.
Śmierć podopiecznego zawsze jest dla opiekuna trudnym przeżyciem. O tym, czy opiekunka przejdzie od razu do innej rodziny czy też weźmie urlop, decyduje ona sama. Jeśli po takiej sytuacji potrzebujesz czasu i chcesz odpocząć, każda agencja to zrozumie.


Codzienne problemy w opiece nad chorymi na Alzheimera i inne zespoły otępienne
Codzienne problemy w opiece nad chorymi na Alzheimera i inne zespoły otępienne bywają przytłaczające. Osoby te z powodu dużych problemów z pamięcią, mają kłopot z porozumiewaniem się. Z wysiłkiem szukają odpowiednich słów, zapominają, co chciały powiedzieć.
Poniżej kilka porad dotyczących porozumiewania się z chorym:
- Nawiązuj kontakt wzrokowy z osobą chorą i zwracaj się do niej po imieniu, aby przyciągnąć i skupić jej uwagę.
- Bądź świadom tonu swojego głosu oraz tego jak głośno mówisz, jak patrzysz na chorego i tego, co wyraża twoja mowa ciała (zacięte usta, gniewne spojrzenie, ręce ciasno splecione wyrażają napięcie lub złość).
- Zachęcaj do rozmowy i spraw, by trwała możliwie jak najdłużej (podpowiadaj brakujące słowa).
- Oprócz mówienia używaj innych sposobów komunikacji np. delikatnego dotyku, gdy chcesz pokierować chorym lub głaskania, by wyrazić aprobatę i okazać sympatię.
- Kiedy chory się upiera lub jest agresywny, spróbuj odwrócić jego uwagę proponując spacer lub przekąskę.
Aby zachęcić chorego do porozumiewania się:
- zachowuj się w sposób ciepły, czuły i rzeczowy,
- podczas rozmowy trzymaj podopiecznego za rękę
- bądź otwarty na to, co może chorego niepokoić, nawet jeśli trudno to zrozumieć
- okazuj zainteresowanie
- pozwalaj podejmować niektóre decyzje
- bądź cierpliwy przy wybuchach złości, pamiętaj, że w ten sposób „przemawia ” choroba
- jeśli odczuwasz frustrację, zrób sobie przerwę, wyjdź na balkon, albo stań przy otwartym oknie i zrób kilka głębokich wdechów.
Aby skutecznie komunikować się z chorym warto przestrzegać kilku prostych zasad:
- nie wchodź w rolę chorego i nie przytakuj, jeśli z czymś się nie zgadzasz
- słuchaj, nie komentuj, nie zwracaj uwagi, nie pouczaj, nie tłumacz – to nie pomoże, a może wzbudzić agresję
- dawaj proste polecenia krok po kroku (jeśli trzeba powtarzaj je i przeznacz tyle czasu ile chory potrzebuje na reakcję, staraj się nie przerywać)
- nie mów o chorej osobie, tak jakby jej nie było w pomieszczeniu
- nie zwracaj się do chorego jak do dziecka lub „dziecięcym” głosem
- nie wytykaj błędów(np. przy ubieraniu), lecz zaproponuj: „spróbujmy zrobić to tak ….”
- nie mówimy „nie rób tego”, lecz „proszę zrób tak”
- jeśli zadajesz pytanie choremu, staraj się, żeby odpowiedź ograniczała się do słów „tak” i „nie”, a więc zamiast pytać: „Jak się czujesz” należy zapytać „czy jesteś zmęczony? spokojny? zdenerwowany?
- należy ograniczać wybór – nie pytaj „co chciałbyś na obiad”?, lecz „chciałbyś na obiad kurczaka czy mielone?”
- zamiast pytać „czy jesteś głodny”? należy powiedzieć „obiad gotowy, zjedzmy”
- staraj się nie mówić „nie pamiętasz?”, albo „mówiłam ci przecież” – to bardzo frustrujące dla chorego.
Podstawowa reguła opieki zawiera się w odpowiedzi na pytanie „Jak rozwiązałabym ten problem, gdyby moim podopiecznym było 3-letnie dziecko?”.


Jak choroba Alzheimera zmienia ludzi?
Fundacja Polskiego Centrum Opieki Domowej rozpoczyna cykl publikacji, które mają na celu pomóc opiekunom osób chorych i niesamodzielnych zrozumieć problemy, które są udziałem ich podopiecznych, a także pomóc opiekunkom rozwiązywać problemy, z którymi borykają się na co dzień.
Zapraszamy Was do zgłaszania do nas problemów, które nurtują Was w codziennych działaniach opiekuńczych. Postaramy się podać wskazówki.
Jak choroba Alzheimera zmienia ludzi?
Choroba Alzheimera jest chorobą mózgu, zaliczaną do chorób otępiennych. Powoduje obumieranie komórek nerwowych. Wpływa na zdolność do zapamiętywania i jasnego myślenia. Ludzie cierpiący na tę chorobę mają problemy z pamięcią i są zagubieni. Mogą mieć trudności z koncentracją uwagi oraz zachowywać się w dziwny sposób. Objawy choroby nasilają się stopniowo z upływem czasu. W końcu stają się tak poważne, że chory nie jest w stanie samodzielnie funkcjonować w życiu codziennym. Staje się coraz bardziej zależny od swojego opiekuna.
Najbardziej niepokojące objawy choroby, to:
– utrata pamięci, która zakłóca codzienne życie; dotyczy to zapominania niedawno zdobytych informacji, ważnych dat, imion ,wielokrotne pytanie o te same rzeczy, wielokrotne opowiadanie tych samych wydarzeń
– trudności z planowaniem lub rozwiązywaniem problemów; mogą pojawić się kłopoty z zastosowaniem znanego przepisu, trudności z planowaniem i kontrolowaniem wydatków, wydłuża się czas potrzebny na wykonanie znanych wcześniej zadań
– trudności z ukończeniem dobrze znanych zadań w domu, w pracy ,w czasie wolnym; mogą mieć problemy z dojechaniem w dobrze znane miejsca, nie radzą sobie z zadaniami w pracy, nie pamiętają zasad ulubionej gry
– dezorientacja w czasie i przestrzeni; tracą orientację co do dat, pór roku i upływu czasu; trudno choremu zrozumieć coś, co nie dzieje się „tu i teraz”, zapominają gdzie są i jak się tu dostali
– problemy ze zrozumieniem obrazów i związków przestrzennych; chorzy mają problemy ze wzrokiem, pojawiają się trudności w czytaniu, z oceną dystansu, określeniem koloru lub kontrastu np. przechodząc obok lustra nie rozpoznają siebie, lecz myślą, że ktoś inny jest w pokoju
– problemy ze słownictwem w mowie i czytaniu; chorzy mają problemy ze śledzeniem rozmowy lub włączeniem się w nią, mają problem ze znalezieniem odpowiedniego słowa do nazwania znanej rzeczy
– odkładanie rzeczy nie na swoje miejsce, np. włożenie kluczy do lodówki lub pralki, mogą coś zgubić i oskarżyć opiekuna o kradzież,
– utrata zdolności powrotu ta samą drogą ,dlatego niebezpieczne jest samodzielne wyjście chorego na spacer
– pogorszenie lub zła ocena sytuacji, np. w obchodzeniu się z pieniędzmi, przekazywanie dużych sum pieniędzy obcym osobom
– wycofanie z pracy i życia towarzyskiego; chorzy mogą stracić zainteresowanie swoim hobby, rezygnować ze spotkań z przyjaciółmi
– zmiany nastroju i osobowości; bywają zdezorientowani, podejrzliwi, maja obniżony nastrój, często depresję, demonstrują strach, niepokój, różne lęki, wpadają w irytację, czasami przejawiają agresję.
Choroba Alzheimera rozwija się w różnym tempie i różnych etapach. Zaawansowana postać choroby, to jeden z najtrudniejszych etapów dla opiekunów. Chory wymaga pomocy w wykonywaniu najprostszych codziennych czynności. Najbardziej powszechne symptomy zaawansowanej postaci Alzheimera to:
– problemy z rozpoznawaniem najbliższych, choć zachowana jest zdolność do rozróżnienia twarzy znanych od obcych
– niska świadomość pacjenta co do otoczenia i bieżących zdarzeń
– niepokój i rozdrażnienie występujące najczęściej w godzinach popołudniowych i wieczornych
– nieumiejętność samodzielnego korzystania z łazienki
– nietrzymanie moczu i kału
– wielokrotne powtarzanie tego samego zachowania zarówno werbalnego jak i niewerbalnego.
W ostatniej fazie choroby kontakt słowny utrudniony, chory wygłasza pojedyncze słowa. Podstawowe funkcje organizmu są zaburzone, słabo pracują płuca i serce, koordynacja ruchowa oraz zdolność połykania są znacznie zakłócone.


Bijemy na alarm – nie pozwól cierpieć swoim bliskim!
„Newsweek” nr 39/2018 opublikował bulwersujący artykuł na temat sposobu, w jaki traktowani są podopieczni w domach opieki, również tych prywatnych.
https://www.newsweek.pl/plus/spoleczenstwo/domy-opieki-przemoc-wyzwiska-bicie-to-codziennosc,artykuly,432919,1,z.html
Misją naszej Fundacji jest wspieranie Podopiecznych Grupy Polskiego Centrum Opieki Domowej i ich bliskich. Dążymy do zmiany standardów w zakresie opieki nad osobami niesamodzielnymi w Polsce, aby zapobiegać takim patologicznym sytuacją, jakie opisuje wyżej wymieniony artykuł. Opieka domowa to komfort i spokój, na który zasługują zarówno chorzy, jak i ich rodziny.
Bijemy na alarm – nie pozwól cierpieć swoim bliskim!




Oddziaływania niefarmakologiczne w otępieniu
Istnieje wiele metod pobudzających procesy poznawcze, ale nie wszystkie można wykorzystać
u każdego chorego. Dobór zajęć powinien być indywidualny i uzależniony od nasilenia otępienia, gdyż najlepsze rezultaty można uzyskać, stosując ćwiczenia oparte na dobrze zachowanych umiejętnościach, a jednocześnie wymagające wysiłku od chorego. Nie należy jednak planować zadań zbyt trudnych, bo brak rezultatów może zniechęcić chorego do wysiłku.
U chorych we wczesnym stadium otępienia można prowadzić trening wielowymiarowy, który ma za zadanie usprawnić przebieg poszczególnych procesów poznawczych takich jak: pamięć, myślenie, uwaga, planowanie i rozwiązywanie problemów. Trening wielowymiarowy sprowadza się do czytania, pisania, rysowania, wspominania itp.
Inny sposób na poprawę funkcjonowania chorego na otępienie jest trening orientacji
w rzeczywistości. Terapia może być prowadzona w sposób ciągły poprzez wielokrotne powtarzanie w ciągu dnia podstawowych informacji dotyczących chorego i otaczającej go rzeczywistości. W łagodnej fazie otępienia trening orientacji w rzeczywistości może polegać na wspólnym czytaniu gazet czy oglądaniu programów informacyjnych i ich późniejszym omawianiu. W bardziej zaawansowanych fazach otępienia zaleca się dostarczanie choremu podstawowych informacji o nim samym tj. przypominaniu choremu jego imienia i nazwiska, adresu lub miejsca pobytu, aktualnej daty, pory roku, dnia, imion domowników itp. Pomocne może się okazać umieszczenie zegara w widocznym miejscu i wspólne odczytywanie godziny. Podobną rolę może pełnić czytelny kalendarz, w którym można wraz z chorym odznaczać mijające dni. Pomaga również zapisywanie nazwisk bliskich osób, często używanych telefonów, sporządzanie listy codziennych zajęć.
Terapia reminiscencyjna polega na przywoływaniu wspomnień z wcześniejszych okresów życia. Najczęściej odbywa się to w formie rozmów na różne tematy – osobiste lub ogólne przy wykorzystaniu tzw. kotwic pamięci np. starych fotografii, osobistych przedmiotów, filmów video czy płyt z muzyką z dawnych lat. Inną formą tego treningu może być wprowadzenie zmian w otoczeniu podopiecznego (np. w jego pokoju) tak, żeby przypominało ono to z wcześniejszych okresów życia.
Terapia reminiscencyjna ma na celu wzmocnienie tożsamości chorego, zmniejszenie poczucia zagubienia i izolacji oraz poprawę samopoczucia i komunikacji z otoczeniem.
Proponowane tu formy treningu są prostymi metodami, które mogą być stosowane przez opiekunki bez pomocy specjalisty. Utrzymywanie aktywności daje choremu poczucie uczestnictwa w życiu rodziny i sensu życia. Dlatego ważne jest podtrzymywanie wszelkich umiejętności praktycznych chorego poprzez pozwalanie mu na wykonywanie różnych czynności, jednak pod warunkiem, że nie będą one niebezpieczne. Mogą to być czynności, które kiedyś były hobby chorego np. robienie na drutach czy szydełku lub inne mniej skomplikowane czynności jak np. porządkowanie rzeczy, szuflad, układanie kanapek na talerzu, zwijanie wełny, obieranie ziemniaków czy warzyw. Opiekunka może oczywiście zachęcać i udzielać niezbędnych podpowiedzi.
Często zdarza się, że opiekunka wyręcza we wszystkim podopiecznego z otępieniem sądząc,
że postępuje dobrze. Chorzy, za których wszystko robi opiekunka szybciej tracą kontakt z otoczeniem, a przecież zaścielenie łóżka, starcie kurzu czy zmycie kilku naczyń, nie wymaga wielkiego wysiłku fizycznego. Jeśli chory od wielu miesięcy nic nie robi, zapomina o czynnościach dnia codziennego i wykazuje niechęć do podejmowania jakiegokolwiek wysiłku. Systematyczny trening w zakresie podstawowych czynności dnia codziennego wydłuża okres, w którym chory może funkcjonować samodzielnie lub z niewielką pomocą opiekunki. Trzeba jednak pamiętać o tym, by zajęcia planować na miarę aktualnych możliwości chorego, tak, aby go nadmiernie nie obciążały, gdyż mogłoby to spowodować niekorzystne reakcje, takie jak przygnębienie czy zdenerwowanie, a nawet napad agresji.


Niebezpieczne drżenie – zrozumieć seniora
Objawy choroby Parkinsona różnią się zasadniczo od objawów demencji starczej i Alzheimera.
W chorobie Parkinsona najważniejszymi objawami są: drżenie rąk w stanie spoczynku (rzadko nóg czy głowy) – dotyczy to zazwyczaj tylko jednej strony ciała, uczucie sztywności mięśni, upośledzona sprawność fizyczna (spowolnienie ruchów), zaburzenie równowagi, czego następstwem są częste upadki, niewyraźna mowa, zaburzenie węchu.
W późniejszym etapie rozwoju choroby może pojawić się depresja, zaburzenie przełykania, ograniczone ruchy mimiczne, twarz maskowata, nie wyrażająca emocji. Wtedy również dochodzi do spowolnienia myślenia, defektów pamięci, a także zaburzenia orientacji przestrzennej i koncentracji uwagi. Pojawiają się też zaburzenia wegetatywne takie jak: gwałtowne spadki ciśnienia krwi przy zmianie pozycji z siedzącej na stojącą i związane z tym zasłabnięcia, uporczywe zaparcia, zaburzenia funkcji pęcherza moczowego i termoregulacji, potliwość i duszności.
Te trzy najczęstsze dolegliwości wieku senioralnego różnią się między innymi wiekiem chorego. Najczęściej pierwsze objawy Alzheimera pojawiają się po 65 roku życia, demencji około 80 roku życia, a Parkinson może wystąpić już w bardzo wczesnym okresie życia ,np. 21 lat, choć najczęściej pojawia się po 40-tce. W chorobie Alzheimera i otępienia starczego jako pierwsze pojawiają się zaburzenia pamięci i przypominania, natomiast w Parkinsonie pierwsze objawy dotyczą zaburzeń ruchu i równowagi, a zaburzenia psychiczne występują dopiero na bardzo zaawansowanym etapie choroby.

PCOD Sp. z o.o.: Opracowano na podstawie „Leksykonu psychiatrii”, artykułu Jolanty Dyjecińskiej „Żyć z chorobą Parkinsona” i portalu „Opieka nad chorym na Alzheimera.

Alzheimer, czy demencja – pułapki starości
Wprawdzie choroba Alzheimera jest odpowiedzialna aż za 80% wszystkich przypadków demencji, jednak istnieją pewne różnice, o których powinni wiedzieć opiekunowie osób chorych.
Choroba Alzheimera pojawia się u osób po 65 roku życia, a demencja znacznie później, około 80 roku życia.
Chorzy na demencję wykazują: upośledzenie umiejętności komunikowania się, poważny spadek zdolności rozumowania i znaczne zmniejszenie sprawności pamięci, szczególnie funkcji przypominania. Otępienie starcze(demencja) może być wywołane przez wiele czynników np. Alzheimera, Parkinsona lub nadużywanie alkoholu. Demencja jest otępieniem tzw. naczyniowym. Podstawową przyczyną otępienia jest uszkodzenie komórek nerwowych.
Choroba Alzheimera doprowadza do utraty zdolności wykonywania codziennych czynności i funkcji, takich jak: mówienie, chodzenie, a nawet połykanie. Choroby Alzheimera nie da się cofnąć, wyleczyć, ale można opóźnić jej rozwój. Wymienia się czynniki ryzyka, które mogą doprowadzić do pojawienia się choroby Alzheimera:
- wiek powyżej 65 roku życia,
- urazy głowy,
- nadciśnienie tętnicze,
- podwyższony poziom „złego” cholesterolu (LDL),
- cukrzyca,
- zakażenie wirusem opryszczki,
- niski poziom wykształcenia,
- predyspozycje genetyczne.
Najbardziej charakterystycznym objawem choroby Alzheimera są zaburzenia pamięci, czyli zdolności do nabywania nowych lub odtwarzania wcześniej nabytych informacji.
Wraz z rozwojem choroby występują:
- zaburzenia mowy, trudności w doborze słów i nazywaniu przedmiotów,
- niezdolność wykonywania wyuczonych ruchów jak np. posługiwanie się sztućcami, pisanie, czytanie,
- zaburzenia słyszenia i widzenia,
- zaburzenia czynności wykonawczych np. ubierania się, gotowania, jedzenia.
W późniejszym etapie choroby otępienie jest tak nasilone, że chory nie wie, kim jest, nie rozpoznaje najbliższych. Niektórzy chorzy są nadmiernie pobudzeni, agresywni, a inni apatyczni i wyczerpani. W chorobie Alzheimera obserwuje się drgawki, drżenie rąk ,przykurcze mięśni. W ostatnim etapie choroby następuje spadek masy ciała, wyniszczenie organizmu i tworzenie się odleżyn.
Demencję można cofnąć, o ile rozpocznie się leczenie w początkowej fazie. Odwracalne postacie demencji mogą być spowodowane przez:
- pewne choroby zakaźne,
- alkoholizm,
- guzy mózgu,
- niedobór witamin,
- depresję,
- zaburzenie czynności tarczycy czy jako efekt uboczny działania leków.
Ważne, by każda osoba, u której pojawią się pierwsze objawy demencji, możliwie szybko trafiła do psychiatry i otrzymała fachową pomoc farmakologiczną i przeprowadzone specjalistyczne badania.
PCOD Sp. z o.o.: Opracowano na podstawie „Leksykonu psychiatrii”, artykułu Jolanty Dyjecińskiej „Żyć z chorobą Parkinsona” i portalu „Opieka nad chorym na Alzheimera.


Szklanka wody dla Seniora
Woda to podstawowy składnik ciała. Jest niezbędna do życia, aby w organizmie mogły zachodzić poprawnie wszystkie reakcje chemiczne. Pomimo edukacji społecznej, wciąż pijemy jej zbyt mało. Nawodnienie to temat szczególnie ważny w przypadku seniorów, którzy wymagają troski i uwagi swoich opiekunów. Według badań „The American Journal of Nursing”, odwodniony może być nawet co trzeci senior!
Proces starzenia nie zmniejsza zapotrzebowania na wodę. W organizmie seniora woda powinna stanowić około 40 proc. ciężaru ciała. Tymczasem bodźce wysyłane przez krew do mózgu nie są przetwarzane wystarczająco szybko przez ośrodek pragnienia, przez co potrzeba sięgnięcia po szklankę wody pojawia się ze znacznym opóźnieniem lub nie pojawia się wcale. Seniorzy spożywają średnio zaledwie jedną trzecią dziennego zapotrzebowania. To rodzi dodatkowe wyzwania dla opiekunów, którzy powinni zwracać uwagę nawet na najdrobniejsze objawy odwodnienia, ponieważ u starszych osób proces ten następuje bardzo gwałtownie. Brak uczucia pragnienia oraz chroniczne objawy odwodnienia mogą też doprowadzić do starczej niedoczynności nerek. Aby działać sprawnie i wydolnie organ ten potrzebuje stałej aktywności i wody. Odwodnienie prowadzi też do zagęszczenia krwi. To z kolei zwiększa ryzyko występowania zakrzepów i bardzo niebezpiecznych zatorów płucnych.
Pierwsze objawy silnego odwodnienia organizmu widać już na pierwszy rzut oka. Suche i popękane usta, mało elastyczna skóra, zapadnięte oczy… Częstym skutkiem utraty zbyt dużej ilości wody jest również gorączka, gwałtowne zmiany w odczuwaniu ciepła i zimna, zawroty głowy, a także apatia.
Opieka nad seniorem to w dużej mierze obserwacja jego organizmu, który w pewnym wieku zapomina o podstawowych zasadach higieny życia. Warto wyrobić u podopiecznego nawyk sięgania po szklankę wody, nawet gdy nie odczuwa on pragnienia. To złota zasada naszych opiekunek z Polskiego Centrum Opieki Domowej.
Jeśli spodobał Ci się nasz artykuł, to prosimy o udostępnienie w trosce o wszystkie osoby starsze i niesamodzielne 🙂
Źródło: fit.pl


Referencje
Chciałem bardzo podziękować za prawie dwuletnią opiekę nad moją chorą matką – opiekę profesjonalną i serdeczną. Opiekunki mamy były bez zarzutu, a moje kontakty z Państwa firmą przebiegały bez cienia zakłóceń. Najbardziej wzruszyły mnie kwiaty przekazane mamie (sanitariuszce Powstania Warszawskiego) na rocznicę jego wybuchu. Polecę Państwa firmę każdemu bez zastrzeżeń. Jeszcze raz dziękuję.
Lucjan Szuster

Seniorzy do komputera!
Wykluczenie cyfrowe lub tzw. przepaść cyfrową, można w uproszczeniu zdefiniować jako podział na osoby przyłączone do sieci i będące poza nią. Ta druga grupa, to często osoby starsze, którym brak jest umiejętności posługiwania się nowymi technologiami. Siecią można nazwać nie tylko Internet, ale i np. sieć znajomych, członków rodzin używających nowych form komunikacji (np. osoby porozumiewające się SMS-ami).
Poczta Polska wychodzi naprzeciw ludziom starszym, (więcej…)

Zalecenia dietetyczne przy nadciśnieniu
Odpowiednio dostosowana dieta może w znaczny sposób poprawić wartości ciśnienia krwi. Nie chodzi w niej o całkowite wykluczenie soli, które jest skuteczne u 50% osób z nadciśnieniem, tylko o ograniczenie jej dziennej dawki do 5 g (1 łyżeczka do herbaty). Równie istotna jest obecność w diecie możliwie dużych ilości magnezu, potasu i wapnia. Generalnie zalecenia żywieniowe dla osób z nadciśnieniem (dieta DASH) zbliżone są do diety śródziemnomorskiej.

Jak pokonać ból reumatyczny naturalnymi metodami?
Choć wiele osób często używa terminu „bóle reumatyczne” przede wszystkim do zdefiniowania bólów tępych, nieprecyzyjnych, przejściowych, które pojawiają się wraz z upływem lat, prawdą jest, że określenia te nie są stosowane przez profesjonalistów z zakresu zdrowia. To, co powszechnie jest definiowane jako choroba reumatyczna, ogranicza się do choroby aparatu lokomotorycznego lub układu mięśniowo-szkieletowego połączonego kośćmi, mięśniami, ścięgnami, stawami, tkankami łącznymi oraz więzadłami.

Kurier prosto pod Twoje drzwi!
Usługi kurierskie Poczty Polskiej S.A. – Pocztex to najszybsza ze wszystkich usług pocztowych, świadczona w systemie „od drzwi do drzwi” w gwarantowanych terminach. Bogata oferta umożliwia wysyłanie paczek o różnej wielkości, masie oraz w zróżnicowanych terminach doręczenia. Nadaną paczkę możemy doręczyć w godzinach porannych, po południowych albo w wyznaczonym przez Ciebie dniu. W ofercie umożliwiamy także odbiór i doręczenie paczek w sobotę, niedzielę czy nawet w Święta. Przesyłka zostaje odebrana przez kuriera bezpłatnie, po zleceniu usługi telefonicznie (804 104 104 * (z tel. stacjonarnych) lub +48 43 842 0 842 (z tel. GSM i z zagranicy) lub drogą elektroniczną za pomocą formularza zamówieniowego. Płatności za przesyłkę dokonuje się w formie gotówkowej w momencie odbioru przesyłki. Więcej informacji na temat usług kurierskich znajdziesz tutaj>.

Świadomy i bezpieczny senior
Drodzy Seniorzy przekazujemy kilka prostych rad i uwag, które z pewnością mogą mieć wpływ na bezpieczeństwo Wasze i Waszych najbliższych.
Zwracajmy uwagę na poniższe kwestie: (więcej…)

Uważaj na oszustów finansowych
W dzisiejszych czasach łatwo paść ofiarą oszustów finansowych. Szczególnie popularna wśród przestępców stała się metoda „na wnuczka”. Szacuje się, że ofiary podobnych oszustw tracą jednorazowo ponad 11 tys. złotych. Jak ustrzec się przed tym niebezpieczeństwem? (więcej…)

Uwaga na oszustów czyhających na łatwowierność osób starszych
Osoby starsze, mieszkające samotnie często nagabywane są przez oszustów podających się za przedstawicieli różnych instytucji. Aby wzbudzić zaufanie przestępcy stosują wiele podstępów. Jedni już od progu obiecują tańsze leki czy większą emeryturę, drudzy starają się wzbudzić litość, prosząc o szklankę wody lub podając się za wolontariuszy zbierających pieniądze dla chorych dzieci. Podają się np. za pracownika opieki społecznej zbierającego informacje o niezbędnej pomocy, za pracownika gazowni, który odwiedza osoby uprawnione do bezpłatnej wymiany kuchenek gazowych czy za pracownice służby zdrowia wykonujące badania i zabiegi w domu pacjenta. Do drzwi mogą też zapukać fałszywi kominiarze, pracownicy ZUS, pracownicy administracji czy telekomunikacji itp. (więcej…)
Podaruj 1,5%

Chcę pomóc
Fantastycznie! Dziękujemy z całego serca w imieniu Fundacji i Podopiecznych!
Jeśli zechcesz wesprzeć nas finansowo możesz to zrobić na kilka sposobów:
- Dokonać wpłaty bezpośrednio na nasz rachunek bankowy
Bank Pekao SA 56 1240 2539 1111 0010 6249 1111
Fundacja Polskiego Centrum Opieki Domowej – Jesteśmy dla Ciebie
ul. Piotrkowska 270, III piętro pok. 315 i 316
90-361 Łódź
2. Skorzystaj z szybkich i bezpiecznych płatności oferowanych przez Tpay (chwilowo w fazie testów) – przepraszamy za utrudnienia
3. Rozlicz z nami PIT i przekaż nam swój 1,5%
Napisz do nas w jaki sposób możesz wspomóc nasze działania.
Każda, nawet niewielka, pomoc ma ogromne znaczenie dla naszych Podopiecznych.
Nasze działania można wspierać na różne sposoby: finansowe, rzeczowe, promocyjno-reklamowe albo konsultingowe, a także organizując wolontariat pracowniczy albo eventy np. bale dobroczynne, aukcje) na rzecz naszych Podopiecznych.
Każda pomoc jest ważna!
Napisz do nas biuro@fundacja-pcod.pl
Zadzwoń 600 90 20 60
Razem możemy więcej!
Wesprzyj fundację
Kontakt
[ezcol_1half]
Centralne Biuro w Polsce: Fundacja Polskiego Centrum Opieki Domowej – Jesteśmy dla Ciebie
Piotrkowska 270, III piętro pok. 315 i 316
90-457 Łódź
Telefon: +48 22 270 10 50, +48 600 902 060,
E-mail: biuro@fundacja-pcod.pl
Województwo łódzkie:
Fundacja Polskiego Centrum Opieki Domowej
Piotrkowska 270, III piętro pok. 315 i 316
90-361 Łódź
Telefon: + 48 22 300 12 15, +48 600 902 060, +48 22 270 10 50
E-mail: biuro@fundacja-pcod.pl
[/ezcol_1half_end]